Après avoir limité le testing dans un premier temps, le gouvernement souhaite à présent accélérer le dépistage. Objectif : 10 000 personnes testées chaque jour, dans l’attente d’un éventuel traitement.
Lire également notre dossier consacré à la crise du coronavirus
Ça y est ! L’ULiège offre une éclaircie. Son unité de recherche Covid-19, mise sur pied il y a deux semaines, vient de développer cinq nouveaux réactifs qui permettent de tester automatiquement et à grande échelle, grâce à l’appui des entreprises pharmaceutiques GlaxoSmithKline, UCB et Janssen Pharmaceutica, avec lesquelles elle a partagé son innovation. En chiffres, ce sont 2 000 tests supplémentaires par jour. Ce qui fait grimper la capacité belge à 10 000 tests quotidiens, voire, à court terme, à 20 000. La méthode permet de détecter les porteurs du Sras-CoV-2, qu’ils soient malades ou asymptomatiques. Autrement dit, c’est un peu comme si les scientifiques liégeois découvraient un nouveau gisement de pétrole. Car leur technique ne repose plus sur l’utilisation de réactifs en risque de pénurie, essentiellement fabriqués en Chine et aux Etats-Unis. A terme, c’est-à-dire après le pic de l’épidémie, l’idée est de produire un volume de 40 000 à 50 000 tests par jour, en ce compris les tests sérologiques d’anticorps.
Vers un dépistage plus large
Après avoir répété que le dépistage des Belges ne serait pas automatique mais » priorisé « , c’est-à-dire réservé aux cas graves et aux soignants exposés, le gouvernement veut désormais passer d’un usage » limité » des tests à un dépistage plus large qui interviendra » fin avril probablement « , selon le ministre Philippe De Backer (Open VLD), chargé de la recherche de matériel indispensable dans la lutte contre le Covid-19, qui s’exprimait dans L’Echo. En priorisant au départ les tests, la Belgique se calquait sur les recommandations de l’Organisation mondiale de la santé (OMS). Le but : très vite cibler et s’attaquer aux foyers d’épidémie. Rapidement, pourtant, la stratégie n’a pas suffi. Les autorités sanitaires ont commencé à recenser des contaminations secondaires. L’épidémie s’est propagée, peu à peu, partout. A l’approche du stade 2 renforcé, le pays a encore réduit son recours aux tests de dépistage. Ainsi, depuis le 13 mars, les soignants présentant des symptômes légers ne devaient plus être testés. Plusieurs explications étaient données pour justifier cette stratégie : éviter de saturer les hôpitaux, mais aussi un manque de tests. » Le pays s’est surtout assuré de pouvoir détecter les premiers cas importés lorsque l’épidémie était limitée à la Chine, mais a réagi avec un temps de retard à l’évolution rapide de la situation, expliquait le 12 mars au Vif/L’Express le professeur Marius Gilbert, chercheur en épidémiologie à la faculté des sciences de l’ULB. Il n’a visiblement pas suffisamment anticipé toute une série de besoins en matière de logistique (masques, réactifs), de procédures et de communication. »
Les tests permettraient de passer d’un confinement généralisé à un confinement ciblé.
Peu à peu, la stratégie de ne tester que les personnes dont l’état est sérieux s’est avérée inefficace. Pour de nombreux experts, le nombre de contaminations est sous-estimé. Face à ce nouveau virus, hautement contagieux, demeure une grande inconnue : les porteurs asymptomatiques, ou faiblement symptomatiques, qui passent totalement sous les radars. Mais qui restent contagieux. Combien de temps ? On l’ignore à ce jour. Mais pour évaluer leur nombre, les scientifiques s’appuient notamment sur un modèle d’étude exemplaire : le paquebot Diamond Princess, en quarantaine au large du Japon début février dernier. A bord, les 706 passagers confinés sont testés. Un peu plus d’un tiers des cas positifs ne présentait aucun symptôme.
Pour cibler ces porteurs sains, des pays asiatiques, comme la Corée du Sud ou Taiwan, ont adopté une autre ligne de conduite : des tests à grande échelle dès le début de l’épidémie. Ainsi les chiffres sud-coréens montrent que 30 % des 20-29 ans testés étaient positifs. Cette tranche d’âge étant sans doute moins à risque, la circulation du virus y est probablement sous-évaluée. » Cette politique de tests a été efficace, mais, surtout, parce qu’elle était couplée à l’isolement des cas positifs et à la traçabilité « , souligne Marius Gilbert.
En Belgique, en revanche, faute d’avoir la capacité, dans un premier temps, de dépister simultanément un grand nombre d’individus, il a fallu entrer en quarantaine. Or, la question, aujourd’hui, devient urgente et les tests sont désormais le nouvel enjeu sanitaire. Pourquoi ? Simplement, parce qu’ils sont un outil indispensable pour sortir du confinement, du moins pour l’alléger, en passant d’un confinement généralisé à un confinement ciblé. La quarantaine serait alors ensuite réservée aux malades et à leur entourage.
Scénarios d’un déconfinement
Dans les scénarios d’un déconfinement, deux types de tests seraient menés à une plus grande échelle. Le premier est celui en vigueur aujourd’hui : il consiste à rechercher la présence du virus grâce à une analyse génétique, appelée PCR. Ces tests permettraient de dépister systématiquement tous les cas suspects et leur entourage, comme cela a été fait dans les premiers temps.
En parallèle des tests de dépistage, la démarche devrait être facilitée par des tests sérologiques. Pour certains experts, dont l’épidémiologiste Marius Gilbert et le professeur d’immunologie Michel Goldman (ULB), la sérologie devrait même être la priorité et soumise à tous. D’abord, parce que ces tests sérologiques d’anticorps permettent de mesurer l’immunité acquise de la population. La technique possède cet avantage de repérer toutes les personnes atteintes du Covid-19 mais qui n’ont pas eu de symptômes. A partir de cette information, les scientifiques peuvent mesurer l' » immunité grégaire « . Chaque maladie a en effet son » seuil d’immunité grégaire « qui permet ensuite de protéger toute la population. Pour la diphtérie, c’est 85 % de la population. Pour la rougeole, le seuil est beaucoup plus élevé, soit 94 %. Pour le Covid-19, les experts l’évaluent entre 50 % et 60 %. Les immunisés peuvent ainsi contribuer à construire l’immunité collective et rendre plus difficile la circulation du virus. Ici aussi, on pourrait imaginer un confinement ciblé. Il perdurerait, par exemple, pour les personnes à risque, tandis que le confinement serait levé progressivement pour les autres, le temps que le virus circule dans des groupes aléatoires, jusqu’à atteindre le fameux seuil de 60 %.
Les porteurs asymptomatiques, ou faiblement symptomatiques, passent totalement sous les radars.
Un élément précieux, donc, pour la santé publique mais aussi pour l’économie, parce que ces tests permettraient, en toute sécurité, de remettre au travail partiel les personnes immunisées. Lesquelles ? Les mêmes experts estiment que le personnel soignant et les employés des secteurs stratégiques où il n’est pas possible de télétravailler, soit ceux des transports, de l’approvisionnement des biens essentiels, etc., doivent être parmi les premiers à être soumis à un prélèvement. Une question qui doit être tranchée par le Risk Management Group. Rien n’est encore arrêté. Seul ordre de priorité pour l’instant : la communauté médicale et les maisons de repos et de soins.
Lire également « Coronavirus : ce que le confinement fait (déjà) au moral »
Réduire l’effet rebond
Ensuite, le dépistage d’anticorps permet de réduire le risque d’un effet de rebond de l’épidémie, c’est-à-dire une réémergence du virus au sein d’une population insuffisamment immunisée. En effet, selon les scientifiques, une deuxième vague est très probable tant que le seuil d’immunité grégaire n’est pas atteint. Enfin, la sérologie permettra aussi d’obtenir des données épidémiologiques de grande envergure (taille de l’épidémie, description de la population atteinte, taux de létalité, etc.). Mais les tests de sérologie n’ont pas encore obtenu de feu vert.
Restent aussi des interrogations. Une fois guéries, les personnes sont immunisées et cessent d’être contagieuses. Combien de temps ? Ce sera à déterminer. Pour certains coronavirus bénins qui circulent depuis longtemps dans la population, comme des rhumes, elle dure de trois mois à trois ans. En revanche, pour la varicelle ou pour la poliomyélite, elle peut protéger toute la vie. Peut-on être infecté plusieurs fois ? Cela ne paraît pas du tout certain et les cas rapportés semblent être des exceptions. Parmi ces derniers, la question de la fiabilité des tests PCR est avancée. Les experts préviennent déjà : il est illusoire d’imaginer un retour à la normale tant qu’on n’aura pas de vaccins. » Tant qu’ils ne seront pas disponibles, nous serons une proie facile pour le virus « , conclut le docteur Steven Van Gucht, virologue chez Sciensano et président du comité scientifique.
Les différents types de tests ne détectent pas le Sras-CoV-2 de la même façon.
1. Les tests PCR
Soit ceux dont le nombre quotidien est communiqué lors de la conférence de presse du SPF Santé publique. La technique, dite de » réaction en chaîne par polymérase » (ou RT-PCR), consiste à détecter si des brins ARN, le code génétique du virus, se trouvent dans les prélèvements. Ces derniers se font aisément, à l’aide d’un écouvillon (une sorte de long coton-tige) inséré dans les cavités nasales, puis doivent être analysés en laboratoire spécialisé. Ces tests permettent de déterminer si un malade est infecté au moment où ils sont effectués.
Ils sont jusqu’ici réservés » aux soignants en cas de troubles respiratoires et aux cas graves nécessitant une hospitalisation « , selon le site de l’institut de santé publique Sciensano.
Précis et fiables, ce sont les tests de référence pour le diagnostic de Covid-19. Des scientifiques commencent cependant à discuter de leur efficacité et de leur technique de prélèvement. Ils conseillent ainsi aux » préleveurs » de collecter les sécrétions suffisamment en profondeur pour éviter de produire des faux négatifs, relevés dans 30 % des cas. Il s’avère en effet que le virus ne se trouve pas dans le nez durant les différentes phases de la maladie, dans la mesure où il migre vers les voies respiratoires supérieures, voire dans les poumons. Ce qui explique un résultat négatif chez un patient symptomatique et pourtant bien infecté.
Autre faiblesse : la méthode demeure un frein à un dépistage de masse. En plus d’être coûteuse (entre 40 et 50 euros), l’analyse repose sur de nombreuses manipu- lations humaines et le résultat n’est obtenu qu’après quelques heures. D’où la limite des tests actuels, sans compter que l’engorgement des labos et les arbitrages de priorité peuvent repousser l’annonce du diagnostic. En Belgique, Sciensano signale le 1er avril qu’une quarantaine de laboratoires sont en capacité de procéder à ces analyses. La technique PCR ne permet pas de détecter une infection virale passée.
2. Les tests sérologiques
Pour mieux évaluer l’étendue réelle de l’épidémie, la recherche mondiale s’accélère autour de tests sérologiques, dont le coût est également moins élevé (autour de 10 euros). Ainsi, en Belgique, une biotech liégeoise ZenTech a développé, en collaboration avec son partenaire chinois Zheda Dixun, un test sanguin, qui est en cours de validation.
Ce type de tests détecte a posteriori la présence du virus en 15 minutes. Concrètement, à l’aide de quelques gouttes de sang, il s’agit de rechercher les anticorps développés par le système immunitaire pour contrer le virus. Ils apparaissent 5 à 7 jours après l’infection, même si l’individu n’a pas développé de symptômes. L’enjeu est de taille, puisque ces tests pourraient aider à sortir du confinement, après le pic épidémique. Mais, à ce jour, ils ne sont pas encore disponibles ni tout à fait fiables.
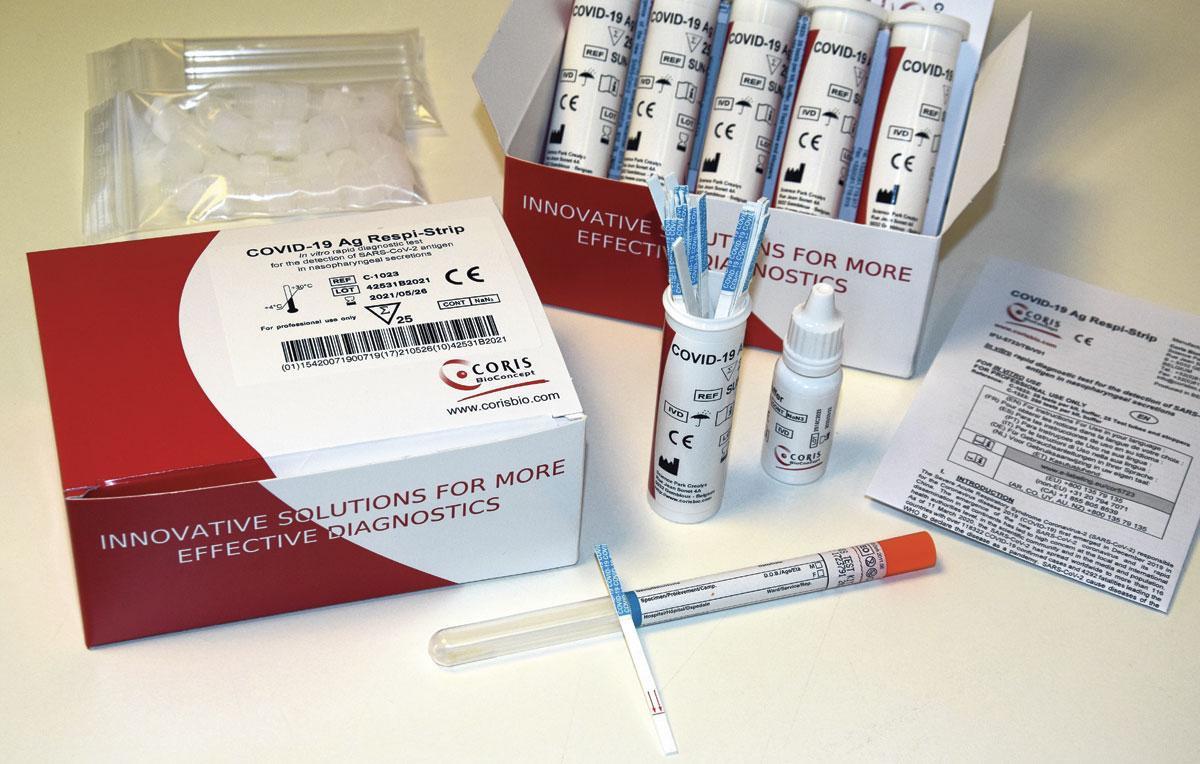
3. Les tests rapides
Enfin, on dispose d’autres types de tests rapides. Il s’agit, ici, de repérer la présence d’antigènes du virus, c’est-à-dire les protéines virales, un peu comme un test de grossesse déchiffre une hormone spécifique de la grossesse. Techniquement, le prélèvement se réalise dans le nez et le résultat est visible sur une tigette. L’entreprise wallonne Coris BioConcept et le laboratoire hospitalier universitaire de Bruxelles (LHUB-ULB) ont reçu l’autorisation de l’agence belge du médicament et des produits de santé et la certification CE pour son » testing antigène rapide « . Ces tests demeurent évidemment moins précis. Leur fiabilité est évaluée à 70 %. Mais ils permettent d’effectuer un premier tri entre les patients à l’hôpital et dans les maisons de soins et de réaliser un testing à grande échelle et de façon décentralisée.