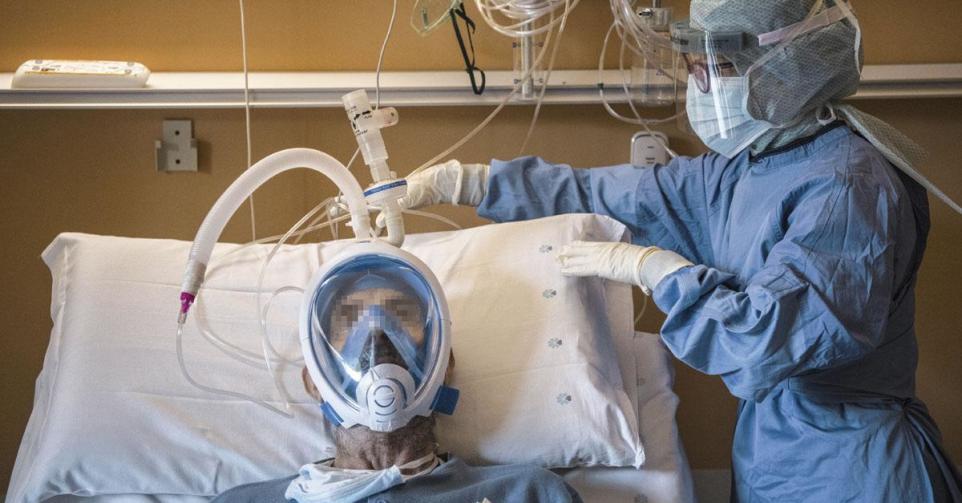
Quand il y a davantage de malades que de lits, quel critère utiliser pour faire un choix ? Age, vigueur, espoir, utilité sociale, compte en banque, célébrité ? Bizarrement, les médecins belges n’ont pas de recette toute prête. Comme si on avait toujours cru la situation impossible. Covid-19 vient de nous prouver qu’elle ne l’est pas. Enquête sur un tabou.
Lire également notre dossier consacré à la crise du coronavirus
» Chaque jour, on regarde le nombre de lits vides dans notre service de soins intensifs. Il y en a de moins en moins. Comment fera-t-on pour choisir le jour où deux patients qui pourraient survivre grâce au respirateur arriveront en même temps pour le dernier lit ? Que fera-t-on le jour où se présentera un nouveau patient avec un profil qui donne davantage d’espoir que celui d’un patient qui est intubé depuis deux semaines et qui continue à se dégrader ? »
Ces questions d’un jeune intensiviste namurois sont taboues dans le monde médical. Elles percent brutalement le voile d’une quasi-omerta, maintenant que les taux d’occupation flirtent avec les 85 %, que le nombre d’infectés continue à grimper, que certaines régions (Hainaut, Bruxelles), saturées, réclament déjà l’aide d’autres hôpitaux.
Car le dogme serait qu’il n’y aurait qu’une voie pour choisir et qu’il suffirait d’appliquer ces recommandations pour agir justement et équitablement. En fait, il n’en est rien. Chaque hôpital développe une réflexion éthique particulière. Souvent sur les mêmes bases. Mais avec des nuances parfois importantes. Qui ne rendent pas impossible le scénario que selon que vous soyez adressé à l’hôpital A, on vous refuse des soins qu’on vous offrira à l’hôpital B.
L’âge, mais pas seulement
Sur quoi peuvent se baser les médecins à l’heure de trancher le fil de la vie ? Le SPF Santé a réclamé un avis à un éthicien, Ignaas Devisch, qui l’a forgé en consultant » des médecins « . La Société belge de médecine intensive l’a fait sien. Si l’état clinique de deux patients est comparable, l’âge peut déterminer si l’on sera traité ou non. Ignaas Devisch lie ce critère à celui de l’espérance de vie et conseille d’examiner dans leur intégralité tous les critères à prendre en considération. L’âge devient ainsi moins déterminant dans le verdict final. Mais il est bien d’autres critères dont on ne parle pas. Pourquoi ne pas favoriser celle ou celui qui assure la subsistance d’une grande famille ? L’infirmière ou le médecin qui sauve chaque jour des vies ? Le régulateur d’une centrale nucléaire ? Lors de catastrophe, les assurances indemnisent les familles en fonction du manque à gagner subi. Faudrait-il prioritiser les soins pour les » humains les plus rentables » ?
C’est un choc de valeurs, il n’y a pas de décision parfaite, de choix juste.
» En temps normal, nous ne sommes jamais confrontés à ce type de situation. Là, on y arrive. Ça va mettre un poids très lourd sur nos épaules « , explique notre jeune urgentiste. Auquel répond l’Académie de médecine par un avis publié le vendredi 3 avril : » Prendre ces décisions est lourd et pénible. En tant que médecins, nous sommes formés pour aider, pour soigner, souligne le professeur Jean-Michel Foidart, secrétaire perpétuel. Les règles d’éthique sont, en cette période tout autant que d’ordinaire, les seules à devoir nous guider. » Mais encore ? L’avis impose d’abord de tout faire pour reculer cette limite de la saturation. » Puis, le critère des soins non disproportionnés dans le temps doit prévaloir. Les lits de soins intensifs doivent être réservés aux patients pour lesquels une issue positive ou au moins acceptable peut être attendue. »
Des critères médicaux seuls ?
Seuls des critères objectifs et strictement médicaux peuvent être utilisés : » Pour les patients plus âgés, outre le critère des soins proportionnés, le score de fragilité clinique est primordial pour déterminer leurs chances de survie. La population peut être rassurée sur le fait que l’âge, à lui seul, n’est pas un critère éthiquement acceptable « , détaille Jean-Michel Foidart. Et quand il reste un doute ? L’Académie préconise que trois médecins expérimentés puissent se consulter.
Ce faisant, les autorités belges oublient totalement que les experts du Comité national de bioéthique, après avoir planché plus d’un an, avaient remis en 2009 un avis très détaillé sur la manière de gérer ce que l’on qualifie de » dilemme éthique « . On y lit » qu’il convient de tenir compte d’au moins deux points de vue éthiques, parfois antagonistes : l’utilitariste et l’égalitariste. Même si chaque individu a, éthiquement parlant, des droits identiques à la protection, il n’en reste pas moins nécessaire de veiller à ce que la société puisse continuer à fonctionner. […] Il faut en l’occurrence tenir compte des fonctions sociétales réelles de chacun, afin que les prestataires de soins […] puissent continuer à travailler, mais aussi à ce que les autres besoins de base soient satisfaits. La simple priorisation des enfants, par exemple, ne tient la route que si un nombre suffisant d’adultes survit également pour faire fonctionner les rouages de la société. » Brutal ? Peut-être, mais cruellement réaliste. En objectivant qu’en abandonnant une vie ici, on peut détricoter là tout un pan d’une société.
» L’analyse doit rester individuelle jusqu’au bout »
Toutefois, intégrer ces critères complexes en arbre de décision est bien au-delà des possibilités d’un urgentiste qui, au petit matin, reçoit trois patients pour une seule place libre. Et doit décider en quelques minutes. » C’est une médecine de catastrophe que vous décrivez là. A Zaventem (NDLR : lors des attentats terroristes du 22 mars 2016), le premier médecin devait décider qui avait une chance de survivre et qui n’en avait pas. Nous en sommes loin aujourd’hui « , réplique le docteur Jean-Christophe Bier, neurologue et membre du comité d’éthique à l’hôpital universitaire Erasme (ULB). » Nous sommes sous tension, mais nous ne sommes pas débordés. La question qui se pose à l’entrée des soins intensifs est celle de la proportionnalité des soins par rapport à chaque patient, examiné individuellement et pas en comparaison d’autres. Certes, si nous recevions demain matin cent patients, nos ressources seraient dépassées et notre mode de réflexion pourrait changer. On pourrait devoir passer à un score plus mécanique. Car il n’y a pas de règles absolues. Mais donner des valeurs d’âge, de fragilité, de comorbidités, cela n’a pas de sens à titre individuel. Il peut aussi être extrêmement précieux que le patient lui-même se soit projeté sur ce qu’il désire en matière de mise sous respirateur. Tout le monde a droit à la médecine la plus efficace possible, mais la balance entre risques et bénéfices reste individuelle. C’est un choc de valeurs, il n’y a pas de décision parfaite, de choix juste. »
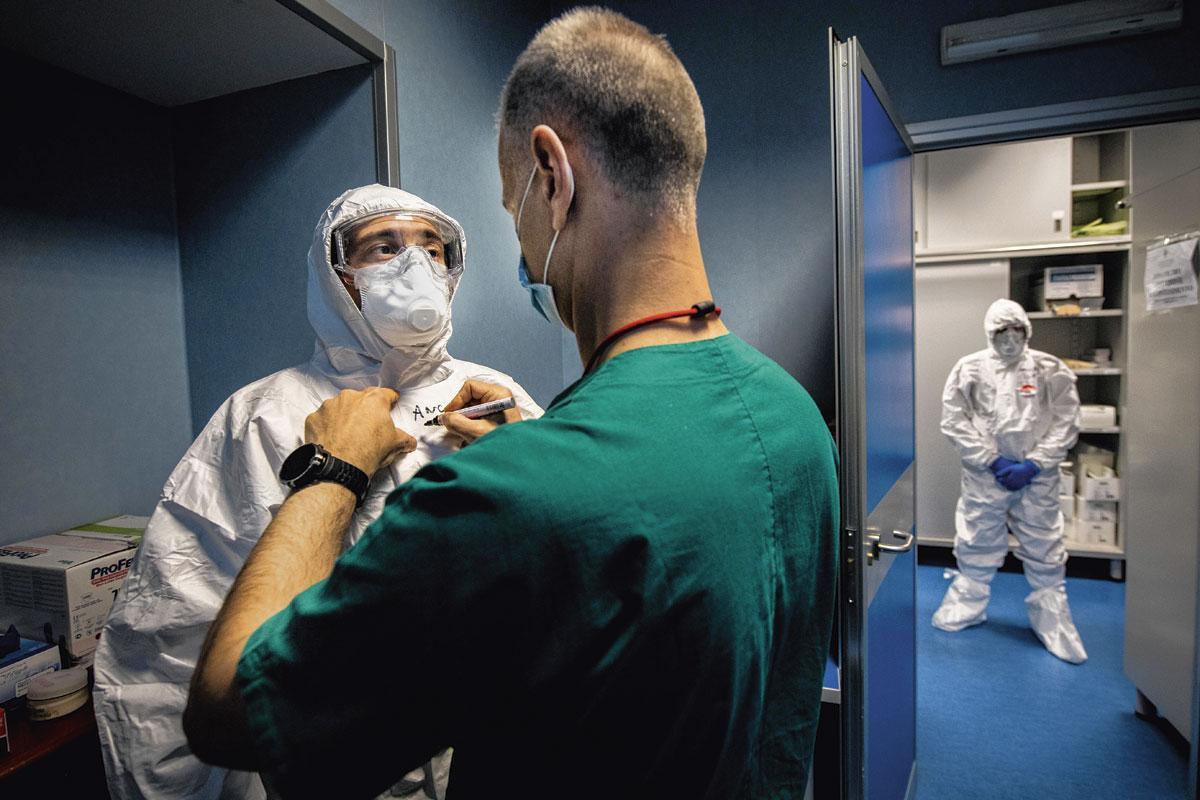
Car, alors que certains tentent, en vain, de se garantir, le moment venu, une » place de respirateur « , les médecins opposent la réalité du soin. » La ventilation invasive, c’est une intubation qui se fait sous anesthésie générale et consiste à rester trois semaines immobile, souvent sur le ventre, avec un tuyau enfoncé dans la bouche jusque dans la trachée et qui vous permet de respirer au rythme de la machine. Vous ne pouvez pas parler ni vous nourrir ni rien d’autre de façon naturelle. La gêne et la douleur nécessitent l’administration de sédatifs et analgésiques pour assurer la tolérance du tube. En 20 jours de ce doux traitement pour un patient jeune (40 ans), la perte de masse musculaire est d’environ 40 % et la rééducation de 6 à 12 mois, souvent associée à des traumatismes de la bouche ou des cordes vocales. C’est pour cette raison que les personnes âgées ou déjà affaiblies sont souvent incapables de tenir physiologiquement « , s’énerve une infirmière épuisée.
On ne peut que recommander à chacun de parler avec ses proches, de dire quelles limites il pose en matière de soins proportionnés.
« Seul guide, la plus grande humanité »
» C’est pour cela qu’il est essentiel de savoir ce que souhaite le patient. Il a droit à un projet thérapeutique personnel. A une discussion sur ce qui peut lui être profitable ou ce qui lui paraît disproportionné. Et en contexte de possible carence, c’est encore plus aigu. Mais la problématique n’est pas neuve. Nous avons toujours trié « , éclaire le professeur Yves Hormans, directeur médical f.f. des Cliniques universitaires Saint-Luc (UCLouvain). » L’âge, les comorbidités, les souhaits du patient, la possibilité de bénéfices, ce sont des critères que l’on emploie régulièrement « , informe l’hépatologue, qui procède notamment à de nombreuses greffes de foie. » Le refus d’être intubé peut être très compréhensible quand on sait ce que cela implique et les risques que cela porte. Et il s’agit ensuite d’assurer la prise en charge avec la plus grande humanité. Surtout sachant que le patient ne pourra pas voir sa famille avant la fin. Nos deux premiers morts du Covid-19 à Saint-Luc sont des patients qui ont décidé de ne pas être intubés. Dans ce contexte, on ne peut que recommander à chacun de parler avec ses proches, de dire quelles limites il pose en matière de soins proportionnés. Vous savez, il est déjà arrivé qu’une personne de 45 ans, après deux ou trois rejets de greffe, décide de préférer mourir. Il y a toujours une discussion avec des médecins et des infirmières, parce que le point de vue du nursing est différent. Mais, évidemment, ce n’est jamais une décision agréable à prendre « .
» Plus de 50% des patients intubés vont mourir »
Mais, une fois encore, si on manque de lits ? » Ne présentez pas un lit intensif comme le passeport inconditionnel vers la guérison. Sachons dire que plus de 50 % des patients intubés pour appliquer la ventilation artificielle vont mourir. Que pour les survivants, la revalidation sera longue et douloureuse. Si on mettait plus de patients sous respirateur, c’est-à-dire ceux qui ont plus de comorbidités que ceux qu’on admet, nous n’en sauverions certainement pas plus « , analyse Benoît Misset, chef de service des soins intensifs du CHU de Liège. » Pour l’instant, la question de la saturation de l’offre ne se pose pas. S’il le faut, on pourra ajouter des lits, on fera reculer les murs. Les Italiens et les Français l’ont fait, et on reçoit une quantité de patients un peu plus faible qu’eux. Les citoyens ne doivent donc pas craindre de ne pas être pris en charge de la manière adaptée. Mais l’intubation, ce sont des soins agressifs, qu’il nous paraît, à nous intensivistes, disproportionné de proposer à certains malades. Et si un jour nous manquons de lits et qu’arrivent des patients en meilleure condition ? Je ne crains pas de dire qu’on donnera le lit à ceux qui ont le plus de chances. Mais on est très loin de cette situation. Aujourd’hui déjà, nous observons tellement d’échecs que les équipes se posent des questions sur l’utilité de leur action. Parce que la plupart des patients qui sont sortis des soins intensifs sont décédés. C’est moralement très dur pour des gens dont le seul but dans l’existence est de sauver des vies. «
Par Frédéric Soumois.
Pour le responsable de la Chaire Hoover d’éthique économique et sociale de l’UCLouvain, « l’efficacité est-elle une préoccupation déplacée lorsqu’il s’agit de choisir qui laisser mourir? Ou vaut-il mieux s’en remettre au sort pour décider quelle patiente sauver en cas de pénurie? »
Depuis des semaines, la courbe des patients hospitalisés en soins intensifs grimpe, droit vers le seuil de 1.900 lits disponibles pourvus de la technologie nécessaire pour maintenir un malade en vie. La question ne peut donc que surgir : et que fera-t-on le jour où deux malades se présenteront pour le dernier lit ? Sur quoi les médecins se baseront-ils pour trancher et pour refuser des chances de vie à l’un quand ils les accorderont à l’autre ? Certes, on ne part pas de rien : des recommandations émergent dans chaque hôpital. Mais elles peuvent diverger sur l’estimation du poids de critères comme la fragilité, les chances de récupération, l’âge, le « premier arrivé, premier servi ». On peut se féliciter de ce que chaque hôpital réfléchisse à cette question difficile. Mais on peut aussi s’étonner qu’un même patient se verra ici soutenu par un lit intensif, qu’on lui refusera là, le condamnant à brève échéance. D’autant que, dans les circonstances actuelles, le patient exerce peu ou pas son choix de l’institution hospitalière. « Même s’il doivent tenir compte des préférences du patient, la loi de 2019 sur la qualité des soins garantit une très large liberté thérapeutique aux médecins et hôpitaux. Elle ne spécifie pas de critères de tri des patients en cas de pénurie. L’idée d’un droit égal à des soins de qualité est essentielle. Elle entre en tension avec une trop forte diversité des pratiques d’admission. On notera qu’il existe au moins une initiative – en Province de Liège – en vue de critères uniformes d’admission aux soins intensifs entre établissements », explique Axel Gosseries, philosophe et juriste, maître de recherches FNRS et professeur extraordinaire à l’UCLouvain.
Faut-il pour autant inscrire des critères de tri des patients dans une loi ? Est-ce susceptible de servir l’objectif d’égalité dans l’accès aux soins, ou de le desservir ? « La prudence s’impose, pour deux raisons. D’abord, les recommandations remises à jour par dizaines à l’occasion de l’épidémie utilisent souvent des formules vagues du genre « x doit être pris en compte ». Si une loi spéciale se limitait à une liste de considérations sans priorités précises, je doute qu’elle ait un impact significatif », souligne notre expert. « A l’inverse, si on visait une loi plus précise, un autre risque se profile, celui d’accroitre les menaces de recours judiciaires auxquels font face les soignants. Or, plus l’accès aux soins de santé se judiciarise, plus son caractère inégal s’accroit. C’est vrai si l’accès à la justice est lui-même inégal. La capacité des plus éduqués et des plus riches à trouver un meilleur avocat se greffera sur leur capacité à s’assurer de meilleurs soins. En outre, si la judiciarisation accroit les coûts de la santé, via des frais d’assurance accrus pour les prestataires de santé, on réduit de facto l’accès effectif aux soins pour tous ».
Comprendre le critère d’âge
Certes, le critère de l’âge est généralement cité comme un bon critère, car la longueur de nos vies est une de nos ressources les plus précieuses pour accomplir ce qui donne du sens à nos vies. En privilégiant les patients les plus jeunes, on égalise les longueurs de vie totales, on réduit l’écart entre les personnes à vie courte et à vie longue, donnant une chance plus égale à chacun de ce point de vue. Mais certains ont fait des oeuvres remarquables en peu de temps et mériteraient sans doute de les poursuivre, tandis que d’autres ont irrémédiablement gâché leur passage sur Terre. Pour Axel Gosseries, « le critère d’âge peut effectivement être compris de deux manières. L’une recourt à l’âge comme prédicteur de l’efficacité des soins. L’idée est qu’intervenir sur une patiente plus jeune lui sauvera généralement plus d’années supplémentaires en bonne santé qu’une intervention sur un patient d’âge avancé. L’autre intuition utilise l’âge pour égaliser les longueurs de vie complètes. Ici, une patiente plus jeune devrait avoir priorité, même si la prognose la concernant n’est pas plus favorable que pour le patient plus âgé.
La différence entre ces deux logiques peut passer inaperçue. Elles tendent à converger dans le cas de l’âge. Pourtant ceux qui minimisent la valeur de l’âge comme prédicteur de l’efficacité des soins touchent à la première logique. Ils ne disent rien de l’usage du critère d’âge comme égalisateur des longévités totales ».
Egalité, efficacité et critères « non-médicaux »
« Ceci dit », poursuit le chercheur de la Chaire Hoover, « comprendre le sens du critère d’âge ne préjuge pas de son importance. Dans un contexte d’accès aux soins vitaux, je donnerais un certain poids à l’âge pour égaliser les longévités. Mais l’absence de comorbidités, comme prédicteur d’efficacité médicale, a aussi sa place. Nier toute préoccupation pour l’efficacité des soins me semblerait inadéquat. Plus encore, ce qui est intéressant à travers l’exemple d’une brillante chercheuse ou d’un artiste remarquable, c’est qu’une fois qu’on dépasse la limite floue de critères strictement « médicaux », se rejoue la même tension possible entre égalité et efficacité. Le souci d’égalité pourrait nous inviter à privilégier le patient le plus socialement défavorisé. Et le souci d’efficacité pourrait nous pousser à privilégier le patient le plus créatif ou le plus altruiste au vu des bénéfices futurs pour la société. On conçoit que les médecins – comme nous tous – soient mal à l’aise de sortir de préoccupations en apparence strictement « médicales ». Mais il est essentiel de reconnaitre que des jugements de valeur sont déjà présents, tant dans le fait d’accorder plus ou moins de poids à l’efficacité – fût-elle médicale -, que dans celui de vouloir se limiter à des considérations dites « médicales ».
Mais dans le cas d’une vaste catastrophe sanitaire, d’autres critères pourraient être mis en avant, comme favoriser le père ou la mère de famille, un médecin, un savant renommé, le patron qui emploie un million de personnes… L’avis « pandémie » du comité national de bioéthique (CCB) aborde ainsi cette question : « Lors de l’établissement de critères de priorisation, il convient de tenir compte d’au moins deux points de vue éthiques, parfois antagonistes : l’utilitariste et l’égalitariste. Même si chaque individu a, éthiquement parlant, des droits identiques à la protection, il n’en reste pas moins nécessaire de veiller à ce que la société puisse continuer à fonctionner (…). Nous ne parlons pas ici du maintien de la rentabilité économique, qui n’est plus une priorité dans le cas d’une pandémie. Nous voulons dire qu’il faut en l’occurrence tenir compte des fonctions sociétales réelles de chacun, afin que les prestataires de soins (…) puissent continuer à travailler, mais aussi à ce que les autres besoins de base soient satisfaits. La simple priorisation des enfants par exemple, en raison du principe « fair innings », ne tient la route que si un nombre suffisant d’adultes survit également pour faire fonctionner les rouages de la société sur le plan social, commercial, éducatif, culturel, scientifique, médical, etc ».
Pour Axel Gosseries, « ce passage de l’avis du comité de bioéthique est intéressant à au moins deux titres. D’abord, il ouvre la porte à la prise en compte dans le « tri » des patients, de leur fonction sociale. L’avis souligne l’importance pour une société d’assurer ses fonctions de base. On pourrait alors tenir compte, dans le choix entre deux patients, de la liste des secteurs cruciaux et services essentiels de l’arrêté ministériel du 3 avril. Ceci illustre une préoccupation pour l’efficacité non-médicale d’un soin. En général, en cas de pénurie – par exemple d’organes à transplanter – on évite de s’aventurer sur le terrain de l’efficacité sociale. Mais une telle pandémie ébranle le fonctionnement de base d’une société et nous invite à dépasser cette réticence. Si on suit l’avis du CCB, dans le cas présent, on pourrait donner préférence à un laborantin ou à une gardienne de prison plutôt qu’à un chômeur ou à une philosophe.
L’autre point intéressant est la référence à l’idée de « fair innings ». Défendue par John Harris, elle signifie qu’une fois atteint un âge donné – disons 70 ans – une personne a bénéficié d’assez d’années pour accomplir ce qu’on peut espérer d’une vie. Une fois passé cet âge, notre droit à des soins de qualité serait fortement réduit. Or, l’accent mis plus haut sur l’égalisation des longévités ne présuppose pas du tout un tel plafond. Il dit simplement qu’entre deux patients, leur âge relatif est un critère pertinent et important. »
Et pourquoi pas tirer au sort ?
Le même avis parle du tirage au sort. « Le CCB dit qu’il ne s’oppose pas au tirage au sort en ajoutant – étrangement – qu’il n’est pas démontré que d’autres critères soient plus justes. Je dirais d’abord que la fonction du tirage au sort dans l’accès aux soins diffère de celle qu’il peut revêtir par exemple comme outil de désignation d’un Sénat 2.0. Ensuite, le tirage au sort peut être combiné avec d’autres critères, une fois que ceux-ci sont muets. Enfin, et surtout, s’il y a un sens auquel le tirage au sort – de même que « premier arrivé, premier servi » – envoie un message d’égalité, j’y vois deux difficultés. D’une part, l’idée d’égalisation des longévités me paraît une meilleure traduction de l’idéal d’égalité que le tirage au sort. D’autre part, le tirage au sort en soins de santé, pris seul, ne fait pas droit du tout aux considérations d’efficacité », souligne Axel Gosseries.
Reste qu’on demeure pantois sur le manque de préparation de la société belge face à une catastrophe largement prédite par les spécialistes des zoonoses. L’avis du comité d’éthique recommandait, en 2009, un « large débat citoyen » sur le sujet, afin que les valeurs retenues soient largement partagées (ce qui conditionne leur acceptabilité sociale, notamment face aux familles dont un proche aura été « dépriorisé »). Force est de constater qu’en dix ans, le débat n’a même pas été lancé. Est-ce le signe d’un fort tabou ? « Réfléchir, débattre et décider sur de telles questions nous effraie. Nous voyons le visage de ceux dont la vie est en jeu. Elles ébranlent aussi des valeurs que nous jugeons sacrées, par exemple quand on affirme que « la vie n’a pas de prix ». Philip Tetlock parle d’ « arbitrages tabous ». Pourtant, une société ne peut vivre dans le déni et doit cesser de décharger le poids de ces questions sur quelques-uns. La rareté de nos ressources impose des choix douloureux. Et c’est être à la hauteur de notre humanité que d’accepter de nous y pencher, tous ensemble, et de les affronter en adultes. Fût-ce pour réaliser plus pleinement encore que la situation de pénurie dans laquelle nous plaçons nos infirmiers, nos médecins et leurs patients sont le fruit de nos propres décisions. Et que ces décisions – y compris budgétaires – pourraient être bien plus justes ».