Face à l’arrivée quasi certaine de nombreux patients, les hôpitaux sont en ordre de bataille. L’appareil de santé publique belge résistera-t-il à la crise sanitaire ? Théoriquement, ça devrait marcher.
Lire également notre dossier consacré à la crise liée au coronavirus.
« Nous ne sommes qu’au démarrage de l’épidémie, qui continue de progresser « , prévient le docteur Emmanuel André, médecin microbiologiste à la KULeuven, membre du centre de référence sur le coronavirus. La vague a commencé à monter, et nul ne sait pour l’instant quelle hauteur elle atteindra. L’évolution de la courbe épidémique gagnait en vitesse, ces derniers jours. Une trajectoire évidemment sous-estimée puisque les diagnostics sont désormais réservés aux personnes » les plus sévèrement malades et celles qui participent à l’effort sanitaire « . En dépit des recommandations adoptées le 12 mars, le Covid-19 n’épargne pas la Belgique. Les prochaines semaines seront décisives. Les mesures de distance sociale ne produiront leurs effets que dans plusieurs jours. » Une dizaine sans doute, le manque de discipline des Belges dans l’application des consignes, le week-end dernier, entraînant un retard « , estime le professeur Marius Gilbert, chercheur à la faculté des sciences de l’ULB.
103 hôpitaux généraux, répartis sur 197 sites.
D’après les tendances épidémiologiques, la Belgique aurait pu emprunter la voie exponentielle de l’Italie. Or, le sort italien a de quoi inquiéter. La Botte recense près de 25 000 malades et plus de 1 800 morts, entraînant des mesures de confinement inédites en Europe. La question se pose alors naturellement : d’autres pays, dont la France et surtout le nôtre, doivent-ils s’attendre à pareil destin ? En Belgique, on dépasse le seuil de 1 000 cas de coronavirus et une dizaine de décès. Loin des chiffres italiens donc, mais de quoi lancer les interrogations sur ce qui nous attend vraiment dans le pic de l’épidémie, estimé, selon les experts, d’ici quatre à six semaines. Nos hôpitaux sont-ils mieux armés pour affronter la crise sanitaire ?

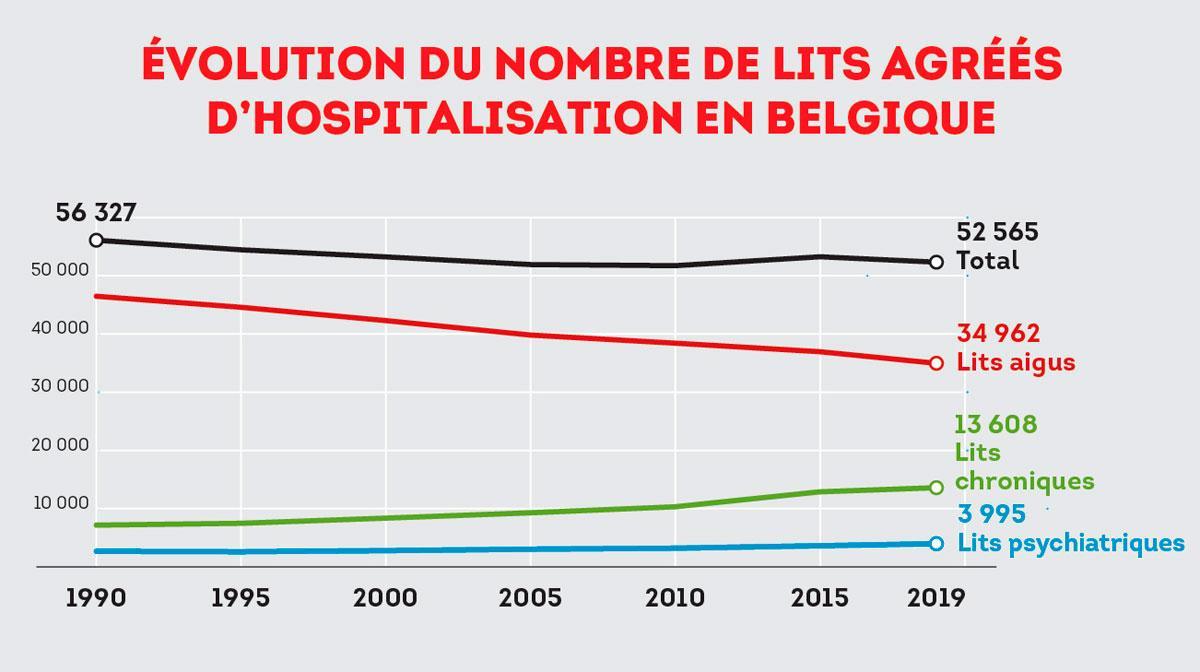
En théorie, oui. Au regard des données scientifiques fournies par l’Organisation mondiale de la santé (OMS), de 15 % à 20 % de la population infectée développe une forme grave de la maladie nécessitant une hospitalisation, dont, parmi eux, 5 % en soins intensifs car atteints d’une pneumonie sévère exigeant une assistance respiratoire. Et pour les cas les plus sévères, le recours à un dispositif de circulation extracorporelle, où une machine oxygène le sang avant qu’il ne soit réinjecté (les appareils dit Ecmo). Rapporté à la Belgique, d’après les projections communiquées, le 2 mars, par le comité scientifique, cela représente environ 3 000 personnes hospitalisées, parmi lesquelles de 500 à 700 en soins intensifs et qui viendront s’ajouter aux autres malades. Les experts sanitaires s’accordent pourtant sur ce point : les hôpitaux belges, bien organisés, dotés de 1 500 lits de soins intensifs sur tout le territoire, sont prêts. Ils livrent en sus des chiffres rassurants. Cette capacité hospitalière s’avère l’une des meilleures d’Europe. Selon une étude internationale menée en 2012, on comptait en Europe 11,5 lits de réanimation pour 100 000 habitants ( voir le graphique ci-dessous). En Belgique, on en dénombre 15,9, soit l’un des scores les plus élevés des pays de l’OCDE, après l’Allemagne (29,2), le Luxembourg (24,8), l’Autriche (21,8) – des taux d’équipement deux fois plus élevés qu’en Italie (5 100 lits en temps normal, portés à 7 500 avec la crise) et qu’en France.
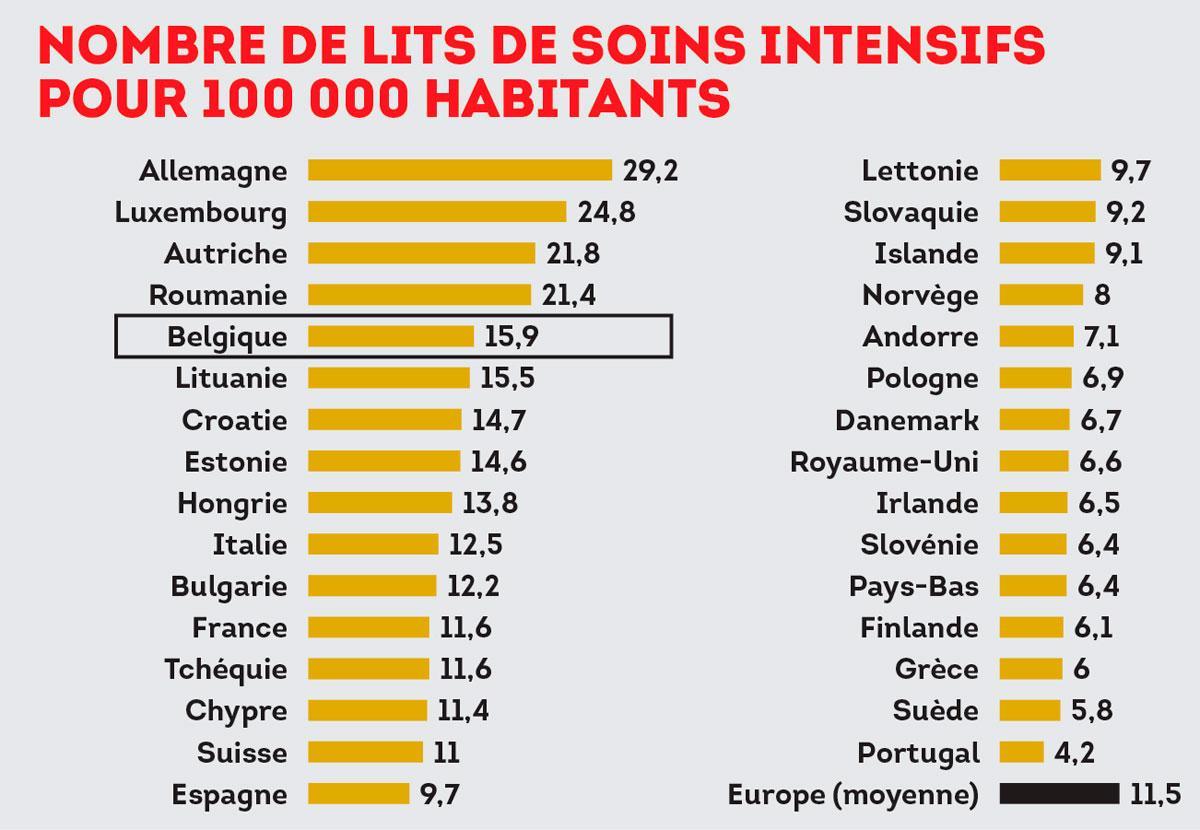
Dans la dernière livraison du Panorama santé de l’OCDE, publié voici quinze jours, la Belgique figure également au-dessus de la moyenne : son taux d’équipement est de 5,7 lits aigus pour 1 000 habitants ( il s’agit de lits curatifs, par opposition aux lits destinés aux maladies chroniques), contre 4,7 dans les pays de l’OCDE. En France, il est de 5,8, et en Allemagne, de 8. En Italie, il s’élève à 3,2 lits, ce pays se situant dans la même fourchette que les Pays-Bas (3,3) et l’Espagne (3). » On dispose donc d’une capacité d’accueil importante, et on peut en avoir d’autres, fait valoir le docteur Alain De Wever, professeur émérite à l’ULB et spécialiste en économie de la santé. L’appareil sanitaire belge est solide, résistant. »
Plan d’urgence activé
Pour autant, depuis deux semaines, l’objectif affiché en Belgique est de limiter le plus possible la diffusion du virus pour ne pas saturer les hôpitaux. Autrement dit, éviter que trop de malades ne se contaminent d’un seul coup. » Ce sont des phases de multiplication du virus. A un moment donné, une grande partie de la population s’infecte en un temps très court, donc ça crée un pic, explique le docteur Steven Van Gucht, virologue chez Sciensano et président du comité scientifique. Ce pic-là s’appelle la phase 3, c’est le moment où le virus a le plus d’impact sur la santé publique et sur le risque d’engorgement des hôpitaux. Cette phase 3 peut engendrer un grand pic très court, et là, c’est le tsunami qu’on veut éviter, ou au contraire un pic étalé dans le temps et aplati, et ça, c’est ce qu’on vise avec les mesures. »
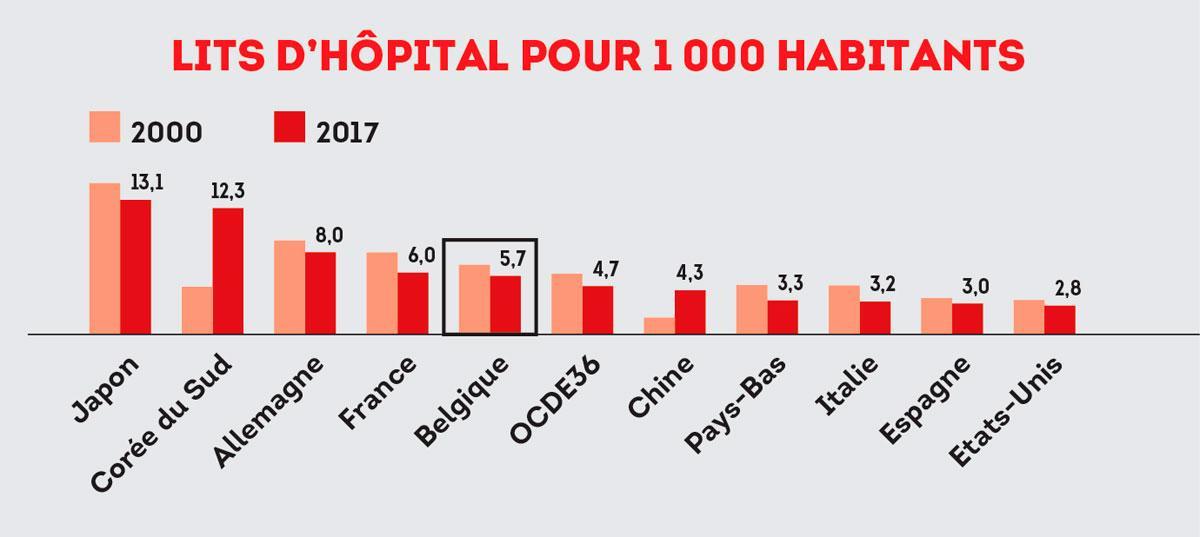
L’exemple italien le montre : la situation peut très vite déraper. En amont de l’hôpital, pour diminuer et ralentir l’afflux de patients, les médecins généralistes sont très mobilisés depuis le début de cette crise. Sollicités par Le Vif/L’Express, les experts sanitaires soulignent la qualité de cette première ligne de soins ( lire le tableau plus bas, englobant cependant les médecins généralistes et les médecins spécialistes, l’Italie et la France comptant plutôt 3 et 2 généralistes pour 1 000 habitants). Quand l’épidémie est arrivée en Belgique, on a dit » les généralistes doivent créer un tampon, une barrière entre les malades et les services des urgences « , relève François Perl, spécialiste en soins de santé et directeur général de l’Inami. Qui pointe que cette protection n’a pas été prise en Italie : » L’Italie comme la Chine présentent un système de santé plus faible, fait-il remarquer. Leur médecine de ville est pauvre. En Chine, par exemple, il n’existe pas de médecine générale et les malades se précipitent à l’hôpital, entraînant un engorgement. »
1 500 lits disponibles en soins intensifs.
Les hospitaliers, de leur côté, s’activent depuis plusieurs semaines à résoudre cette équation : comment libérer le plus de lits pour accueillir les patients infectés par le Covid-19 sans mettre en danger les autres malades ? Les 103 hôpitaux généraux, répartis sur 197 sites – soit, selon François Perl, » une très bonne couverture géographique, que ne connaît par exemple pas l’est de la France, durement touché » – , ont pris des mesures : espaces séparés pour les patients infectés et formation spécifique du personnel non spécialiste des maladies respiratoires. Pour dégager des places, les » plans d’augmentation de capacité liés à l’épidémie » des établissements ont déprogrammé les opérations chirurgicales non urgentes, transformé les salles de réveil en salles de soins intensifs, reporté toutes les consultations, constitué une réserve sanitaire (une cohorte de professionnels de la santé pensionnés ces cinq dernières années volontaires et mobilisables)… Ainsi au CHU Saint-Pierre, à Bruxelles, 30 lits ont été rendus disponibles. A Saint-Luc, une dizaine de lits sont déjà prêts. A ce stade, le SPF Santé publique collecte quotidiennement les informations fournies par les hôpitaux. Elles portent sur le nombre de lits disponibles, de patients infectés, de patients traités en soins intensifs, de respirateurs, d’appareils Ecmo… Interrogé, le service public ne fournit cependant pas de chiffres généraux.
Tenir un marathon
D’où vient ce sentiment de surchauffe, alors ? C’est que les chiffres, ici, sont une capacité théorique. Au-delà des statistiques, c’est l’inventaire sur le terrain qui dira si les patients pourront être pris en charge. Le 16 mars, le nombre d’hospitalisés s’élevait à 361 personnes, dont 79 en soins intensifs et 51 sous assistance respiratoire. Des taux qui inquiètent et pourraient faire craindre un scénario à l’italienne. Comme l’Italie, la Belgique a une population plus âgée, ce qui la rend davantage susceptible d’enregistrer des décès. » Nous avons toujours un coup d’avance. Par ailleurs, l’Italie a commis des erreurs. Elle n’a pas repéré assez vite les porteurs du virus, répond le professeur Marius Gilbert. Au début de la crise, elle n’a pas isolé les infectés. Ensuite, lors des fermetures d’école, les enfants ont été gardés par les grands-parents, qui ont ainsi été infectés. Résultat : les hôpitaux du nord du pays ont dû gérer un afflux brutal de malades, dont 54 % ont nécessité une hospitalisation. » Cette région de l’Italie n’est pas sous-équipée du point de vue hospitalier, notamment en matière de respirateurs dans les services de réanimation. Simplement, le nombre de personnes requérant ces équipements y est anormalement élevé.
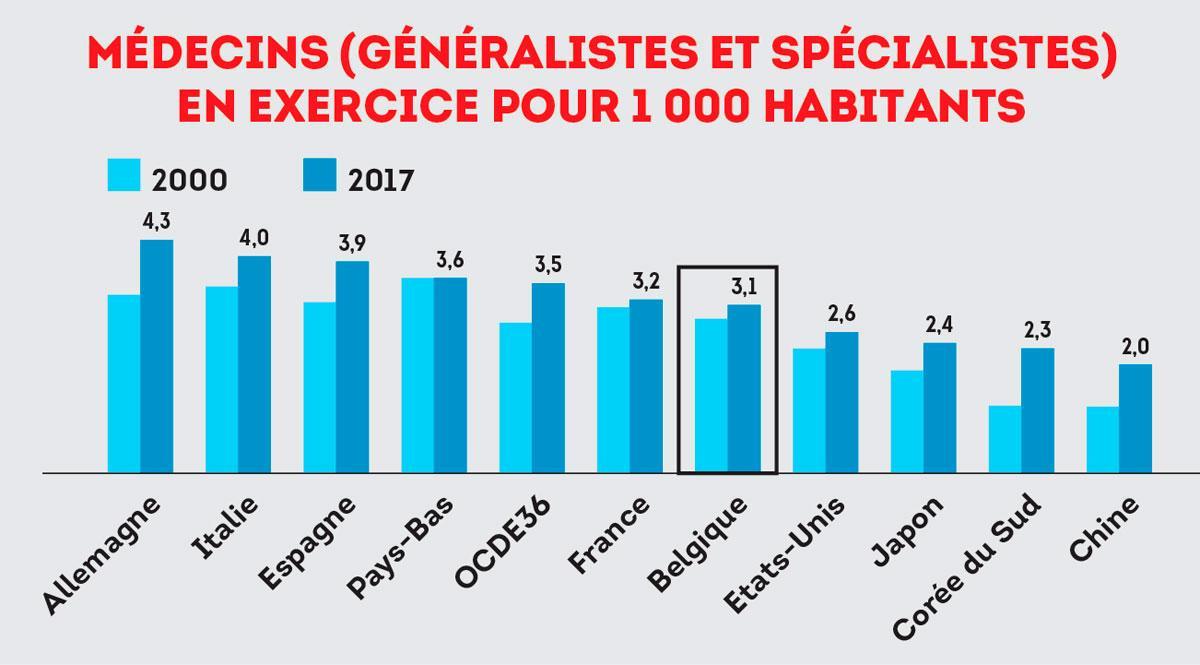
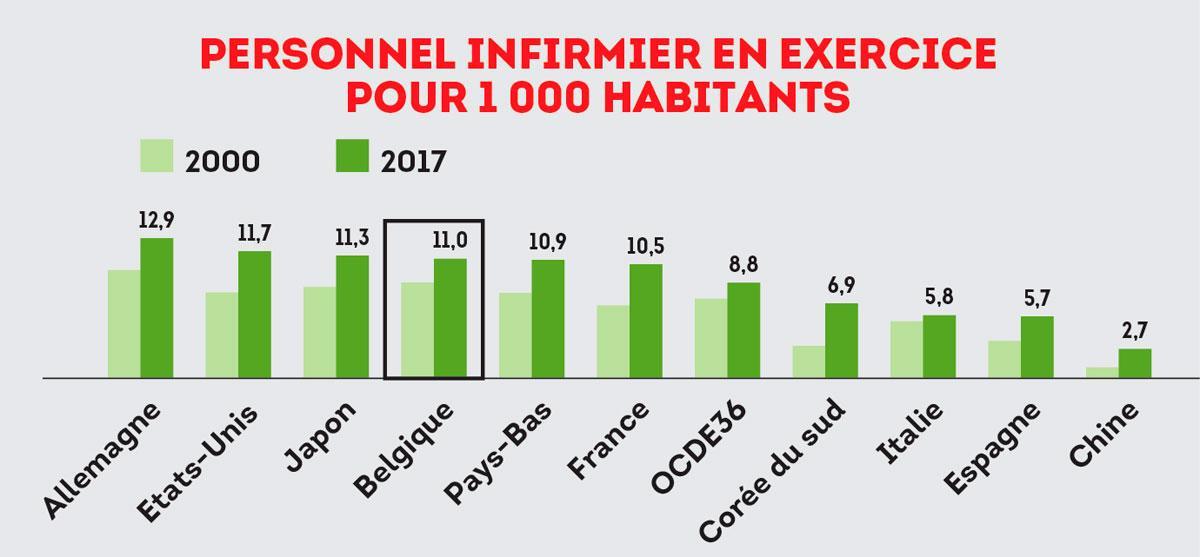
» Nous sommes prêts avec une certaine humilité, parce qu’avec les moyens matériels et humains que nous avons, nous sommes prêts autant qu’on puisse l’être « , note Philippe Leroy, directeur général du CHU Saint-Pierre. En effet, il y a le risque de goulots d’étranglement. Le premier, le personnel, même si la Belgique semble mieux outillée ( voir les graphiques). » Malheureusement, on pâtit dans ce contexte de la pénurie chronique en personnel assez jeune et à niveau qui touche tout l’Occident « , affirme le professeur Yves Van Laethem, spécialiste des maladies infectieuses au CHU Saint-Pierre. La prise en charge d’un patient en soins intensifs exige, par exemple, trois infirmiers. La question brûlante est : comment faire face à la durée d’hospitalisation ? Un patient souffrant d’une pneumonie peut sortir après quelques jours, mais les malades en détresse respiratoire aiguë doivent être hospitalisés pendant deux à trois semaines. Un risque d’embolisation du système serait alors possible. » Les équipes sont là, mobilisées, mais en tension, elles ne vont pas tenir éternellement « , poursuit Yves Van Laethem. Tenir, tout en continuant à prendre en charge les autres pathologies (accidents, AVC…), mais combien de temps ? Selon le spécialiste, l’exemple chinois est un indicateur. Après trois mois, la Chine voit le nombre de cas et de décès diminuer. » C’est à mettre en parallèle avec les mesures de confinement drastiques, mais, en tout état de cause, il faut se préparer à une épidémie qui dure dans le temps. » L’autre goulot auquel font face les soignants est le manque chronique de masques de protection. Plusieurs hôpitaux, notamment à Bruxelles et en Wallonie, étaient à court de stock en début de semaine. Des livraisons sont arrivées, mais pas en suffisance. Une possible pénurie n’étant pas écartée, le SPF Santé publique prie tous les Belges qui disposeraient de masques chez eux de les donner aux hôpitaux. » Ça crée des tensions entre les équipes, qui souhaitent se protéger au mieux et protéger les patients, et les directions qui doivent gérer leurs stocks « , résume l’infectiologue. Autant de facteurs qui expliquent une situation toujours plus tendue.