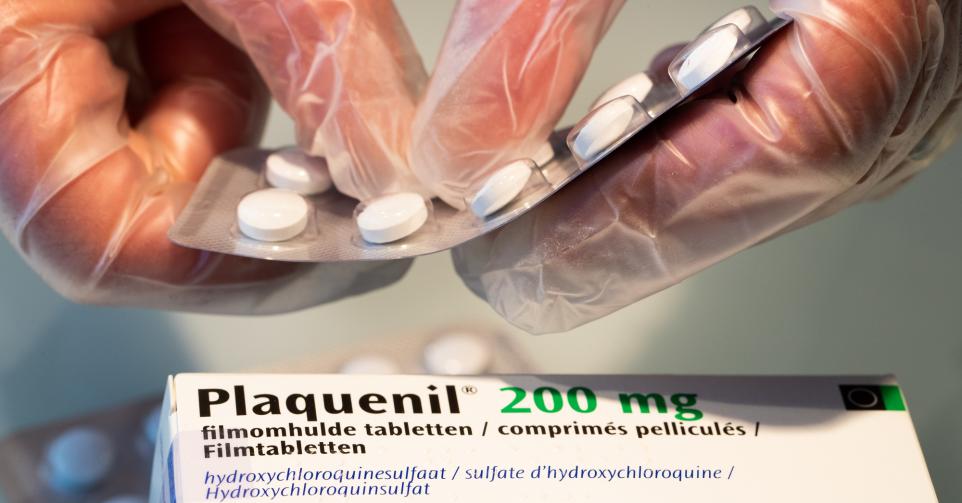
Des biochimistes du Laboratoire hospitalier universitaire de Bruxelles (LHUB-ULB) on mis au point une méthode de dosage pour optimiser la posologie de l’hydroxychloroquine. Ils assurent donc la sécurité des traitements avec des analyses de sang.
Si deux patients reçoivent la même dose d’hydroxychloroquine, les concentrations de la molécule dans le sang seront différentes. Comme pour d’autres médicaments, il faut donc individualiser le dosage.
S’il y a trop de médicament dans le sang, cela peut provoquer des effets oculaires et cardiaques dangereux. « Il faut se situer dans l’intervalle thérapeutique: au-dessus, c’est toxique et en dessous, c’est inefficace », résume Frédéric Cotton, chef du service de chimie médicale du LHUB-ULB. « Les doses dans le Covid-19 sont parfois plus fortes que les celles utilisées d’habitude, avec un risque de toxicité », ajoute-t-il.
D’où le besoin pour les médecins de travailler sur la base d’analyses. « Nous examinons le sang des malades les 2e et 5e jours de leur traitement », explique Frédéric Cotton. Les cliniciens diminuent la dose ou arrêtent le traitement si les concentrations sont trop élevées. « Mais pour le moment, nous n’osons pas augmenter si la concentration se trouve sous l’intervalle thérapeutique. Nous ne sommes pas sûrs que c’est le bon traitement. Nous n’allons pas donner des doses potentiellement toxiques », explique Maya Hites, infectiologue à l’hôpital Erasme.
Efficacité non prouvée
L’efficacité de l’hydroxychloroquine contre le coronavirus n’est en effet pas prouvée. La posologie ne se base pas sur des données cliniques observées dans le corps humain, mais sur un modèle théorique extrapolé à partir de tests in vitro. « Monitorer le dosage ne sert pas à viser une concentration optimale pour traiter le Covid-19, qu’on ne connait pas. Cela nous permettra d’analyser, dans les semaines à venir, s’il y a une raison de faire les choses différemment », espère Maya Hites.
Le laboratoire universitaire vérifie aussi le statut G6PD de chaque patient, une enzyme dont la déficience rend l’hydroxychloroquine dangereuse. Ce déficit est fréquent chez les hommes originaires du bassin méditerranéen, d’Afrique subsaharienne, du Moyen-Orient et d’Asie. L’enzyme G6PD sert à défendre les cellules contre l’oxydation. Quand les personnes qui en sont déficitaires ingèrent des substances oxydantes, comme des fèves ou certains médicaments, leurs globules rouges éclatent. C’est l’hémolyse aiguë: le sang ne transporte alors plus l’oxygène dans le corps. « C’est comme une hémorragie massive brutale », explique Frédéric Cotton.
Le laboratoire a adapté sa propre méthode sur un petit appareil programmable qui permet d’effectuer l’analyse dès que c’est nécessaire. « Les biochimistes ont réagi très rapidement quand nous avons entendu qu’un traitement à l’hydroxychloroquine était envisageable pour le Covid-19. Nous avons rendu le dosage de l’enzyme G6PD disponible sept jours sur sept, pour faire en sorte de sécuriser ce traitement pour les patients », explique Delphine Martiny, responsable de la cellule de coordination Covid-19 du laboratoire.
On rappelle que l’hydroxychloroquine est un médicament administré à la plupart des patients atteints du coronavirus en Belgique et habituellement utilisé pour les maladies inflammatoires.
Des chercheurs tentent de bloquer la phase inflammatoire
Des essais cliniques visant à bloquer la phase inflammatoire du Covid-19, où les cas sont les plus graves, sont coordonnés par l’hôpital universitaire de Gand depuis début avril. Les résultats sont encourageants. Le dosage de certaines protéines permet de détecter et de mieux comprendre les formes sévères de la maladie, a expliqué vendredi le Laboratoire hospitalier universitaire de Bruxelles.
Les protéines appelées interleukine-1 (IL1) et interleukine-6 (IL6) permettent de réguler l’inflammation aiguë. Pour calmer la réponse immunitaire et réduire l’inflammation, les chercheurs utilisent certains médicaments qui bloquent leurs récepteurs dans le corps, comme le tocilizumab ou le siltuximab.
Chez les cas de Covid-19 les plus sévères, c’est le composant inflammatoire de la maladie qui prédomine. Au début de l’infection, le virus attaque le corps. C’est la phase virale. Après la réduction de la charge virale, une réaction inflammatoire se produit. « Tous les patients développent de l’inflammation, mais chez certains, cela tourne à ‘l’orage cytokinique’, c’est-à-dire à une inflammation très forte », explique Frédéric Cotton, qui participe aux analyses. L’inflammation, qui a pour but de se défendre contre l’agresseur, déclenche alors des dégâts pour le patient lui-même. Les médecins essaient donc de rétablir une réponse adéquate du système immunitaire.
Une trentaine de malades sont inclus dans l’étude en Belgique. Il faudra observer plus de 340 patients pour affirmer l’efficacité du traitement de manière statistique. « Nous avons l’impression que cela marche« , se réjouit Maya Hites, infectiologue à l’hôpital Erasme. « Mais nous pouvons avoir de fausses impressions. Un patient a par exemple refusé de participer à l’étude. Son état s’est amélioré spontanément dans les deux jours », explique-t-elle.