Le diabète est une maladie qui bénéficie de nouveaux développements et de nouvelles connaissances. Notamment en ce qui concerne les techniques pour contrôler sa glycémie. Désormais, place aux nouvelles technologies !
Les diabétiques insulinodépendants ont l’habitude de la contrainte de surveiller leur taux de glycémie afin de le corriger si nécessaire par la prise d’insuline. La méthode la plus courante est celle de la piqûre au bout d’un doigt afin de prélever une gouttelette de sang sur une tigette qui est ensuite introduite dans un lecteur de glycémie. Celui-ci donne immédiatement le résultat, et le patient sait ce qu’il a à faire.
Mais depuis quelques mois, de nouvelles techniques sont apparues sur le marché. Elles permettent d’éviter de se piquer les doigts plusieurs fois par jour, dans certains cas. Et l’air de rien, cela peut constituer une petite révolution dans le vécu de la maladie…
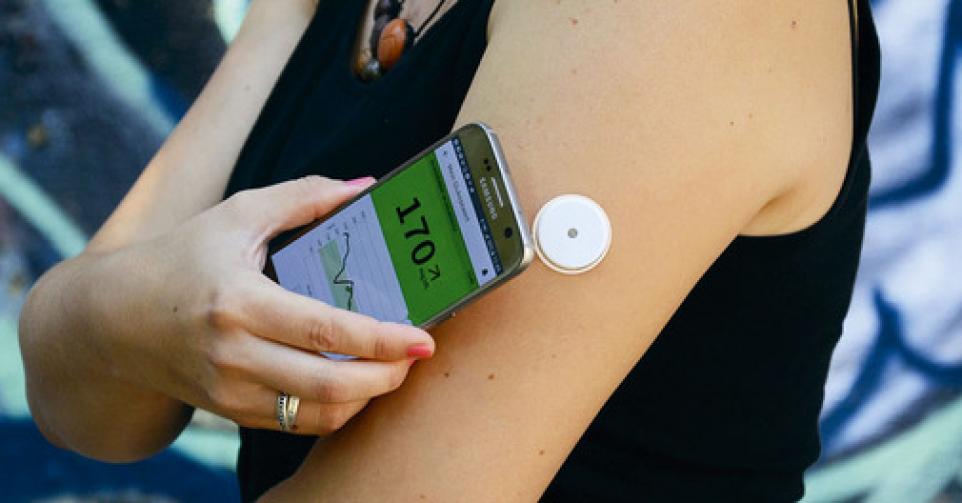
» Le premier appareil est apparu dans le courant de l’année 2016. Il se compose d’un capteur à placer directement sous la peau durant deux semaines, ce qui permet de vivre normalement. Il va enregistrer les taux de glucose en permanence. L’autre partie est un lecteur à passer à proximité du capteur, comme on le fait avec un appareil à scanner. Il donne non seulement le taux à ce moment-là, mais aussi les taux enregistrés les 8 heures précédentes. Contrairement au système de tigettes, ce système permet donc de connaître les variations sur une partie de la journée ou de la nuit « , explique le Dr Laurent Crenier, diabétologue à l’Hôpital Erasme (Bruxelles) et Secrétaire général de l’Association Belge du Diabète (ABD). En effet, des études montrent que 60 % des hypoglycémies ne sont pas détectées par le système classique par tigettes, puisqu’il ne reflète la situation qu’au moment de la piqûre au doigt…
Mesures sur le long terme
D’autres systèmes permettent de mesurer les taux qui ont été atteints non plus sur 8 heures, mais sur toute la journée, en continu. Cela apporte de précieuses informations au patient et au médecin qui le suit. Mais il y a encore quelques affinements à réaliser. » Nous avons un autre système avec un capteur qui est cette fois collé sur la peau et au lieu de devoir être lu par un lecteur, il reste en connexion avec une appli sur le GSM. Le problème est que l’appareil doit subir un calibrage régulier, qui nécessite une piqûre au bout du doigt, ce qui peut être nécessaire 2 à 3 fois par jour ! »
C’est ainsi qu’un système miniaturisé vient de faire son apparition dans notre pays : il a été utilisé pour la première fois en octobre dernier à l’hôpital Erasme, une première en Belgique francophone. » Il s’agit ici d’une petite puce électronique insérée sous la peau durant trois mois. Elle se compose d’un polymère qui émet une lumière fluorescente d’intensité variable en fonction de la concentration de glucose dans le sang. Ces données sont captées par un transmetteur disposé sur la peau, et qui va traduire les informations pour les envoyer à l’appli mobile du GSM. Il faut noter que les informations sont transmises de la puce au transmetteur uniquement lorsque celui-ci est sur la peau, car la puce n’est pas capable d’enregistrer les données. Mais si cela est nécessaire, il est donc possible de disposer des taux de glucose dans le sang de manière continue. Et lorsqu’ils atteignent des limites hautes ou basses, une alarme retentit sur le GSM pour en informer le patient. L’avantage de ce nouveau système est qu’il peut être totalement invisible, contrairement aux modèles précédents, et qu’il peut rester plus longtemps implanté « , précise le Dr Crenier.
Mesurer et traiter…
Toujours plus pratique, il existe également des systèmes qui combinent un appareil de mesure du glucose en continu et une pompe à insuline. Ici aussi, le dispositif est placé sous la peau et les deux parties disposées séparément communiquent entre elles. » Le patient qui porte ce dispositif est dès lors surveillé en permanence, reçoit automatiquement la dose précise en fonction de ses besoins, mais si la glycémie chute rapidement ou descend vers un seuil préalablement établi, la pompe à insuline s’arrête automatiquement. Le risque d’hypoglycémie est donc largement réduit. »
Toutes ces nouvelles technologies qui nous arrivent ont cependant, on s’en doute, un coût non négligeable… Par exemple, le système miniaturisé qui a été adopté par l’hôpital Erasme coûte 3800 euros par patient et par an… Et les mutuelles n’interviennent que dans des cas précis : pour les patients atteints de diabète de type 1, mais pas pour tous les dispositifs cités ici… » Dans les cas qui le nécessitent, les hôpitaux impliqués dans la Convention Diabète conclue avec l’Inami peuvent décider de payer au patient pour le dispositif qui n’est pas pris en charge par la mutuelle, comme nous le faisons pour ce nouveau dispositif miniaturisé, pour 5 patients actuellement. Mais étendre le remboursement à d’autres catégories de patients n’est pas à l’ordre du jour… « , conclut le diabétologue.
TEXTE CARINE MAILLARD