Une journée aux soins intensifs de la Clinique André Renard à Herstal. Celle qui, la semaine dernière, avait annoncé devoir fermer ses urgences pour soulager son personnel soignant. Comment celles et ceux qui soignent vivent leurs conditions de travail extrêmes ? Reportage.
Le service des soins intensifs de la Clinique André Renard peut accueillir 8 patients simultanément. Ce jeudi 15 décembre, 7 lits sont occupés, dont 6 par des patients atteints du Covid. La situation est donc tendue : à la moindre urgence, le service arrivera à saturation. C’est malheureusement une situation devenue habituelle depuis près de 2 ans. L’équipe soignante est composée en journée de 4 personnes : 2 infirmières, une infirmière en chef et une aide-soignante. Pour la soirée et la nuit, seules les 2 infirmières sont présentes dans le service. Si le service est rempli, cela ne laisse donc pas de répit au personnel en place : il faut espérer que plusieurs situations d’urgences ne se produisent pas en même temps chez plusieurs patients. Une équipe médicale vient évidemment compléter le staff, tandis qu’une infirmière de garde est rappelable à tout moment pour venir assister ses collègues si la situation le nécessite.
Les patients Covid sont une majorité
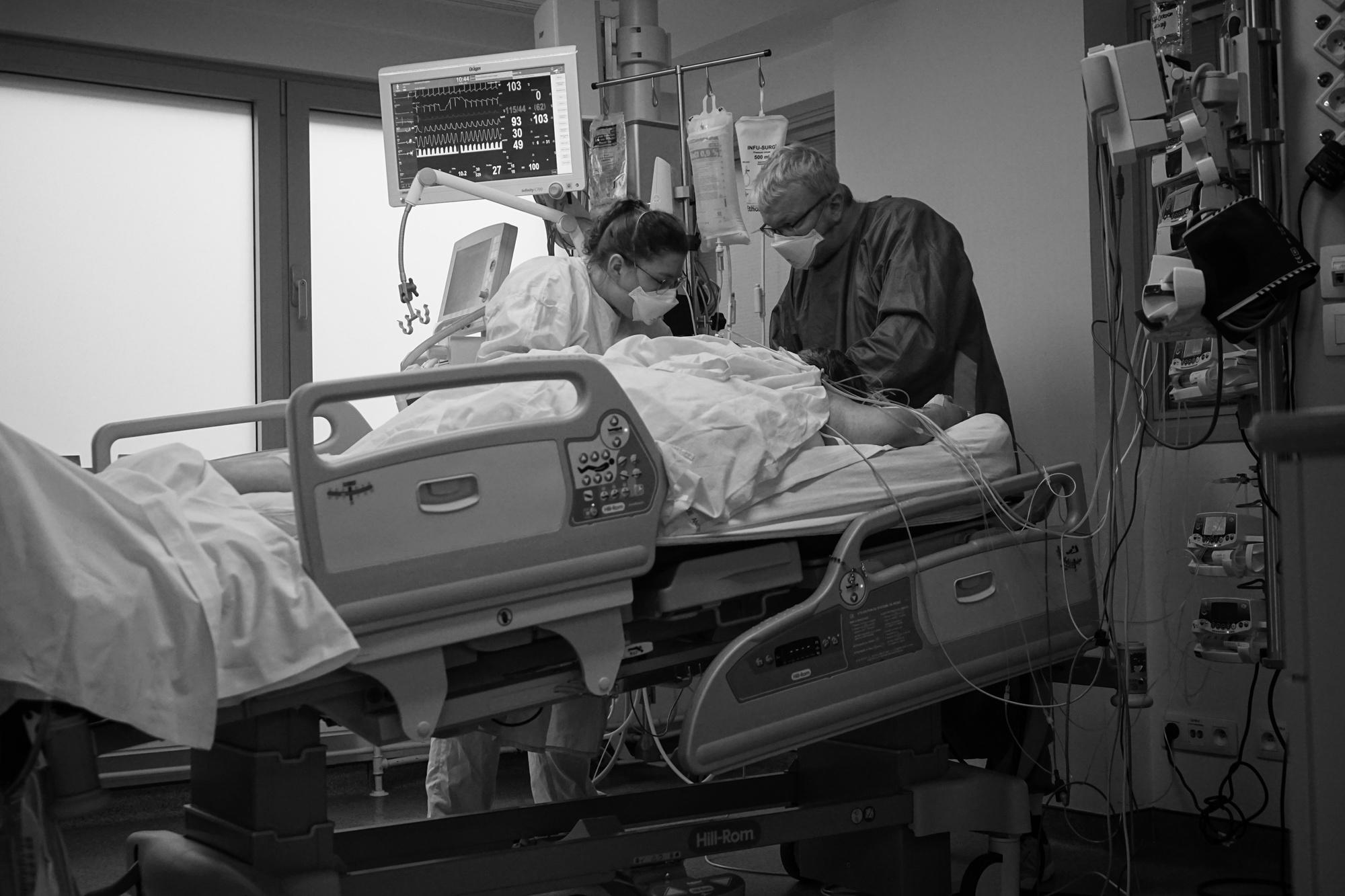
Aux soins intensifs d’Herstal, six patients sur sept sont atteints du Covid mais leur état de santé varie. Certains, bien qu’affaiblis, sont conscients et peuvent communiquer tandis que d’autres sont plongés dans le coma. Dans les deux cas de figure, la prise en charge médicale et infirmière est conséquente : un service « intensif » qui porte bien son nom. Mais pour les patients inconscients, d’autres gestes et techniques viennent s’ajouter au travail du personnel sur place.
C’est notamment le cas de la « mise en ventral » (ou décubitus ventral), qui consiste à placer la personne sur le ventre. Cette opération est difficile et nécessite d’être à plusieurs : il faut non seulement faire se retourner le patient du dos sur le ventre (puis plus tard du ventre sur le dos), quel que soit son poids (augmenté, car celui-ci est dans le coma) tout en prenant garde à maintenir en place les différents appareillages. C’est donc une action nécessaire mais délicate qui doit se réaliser toutes les 16h minimum : et s’ils sont à 2, c’est difficile. Il est déjà arrivé aux infirmièr.es de devoir appeler du personnel d’un autre service pour les aider à « retourner » des patients. « Pour que ce soit efficace, il faut que le patient reste 16h comme ça. C’est un problème de condensation pulmonaire, c’est-à-dire que les gens restent sur dos. Donc, tout ce qui est dans le dos des poumons, c’est-à-dire quand même une grande surface, ne ventile pas bien. Sur le côté, ça s’améliore un peu, mais sur le ventre, c’est ce qui fonctionne le mieux. Par contre, l’effet vicieux, c’est que quand on remet les gens sur le dos 16h après, on risque de revenir à notre point de départ.« , explique un infirmier. Une prise en charge de tous les instants, qui pour certains dure plusieurs semaines.
Ils sont complétés par des soins de kinésithérapie prodigués ce jour-là par un stagiaire : « On fait deux passages. Le matin, on fait de la mobilisation et de la kiné respiratoire, l’après-midi c’est uniquement de la kiné respiratoire parce que les patients Covid s’encombrent vite. Ils sont vite essoufflés et au niveau de la concentration d’oxygène, ça descend rapidement. » Et tous ces soins sont prodigués au plus proche du patient, porteur du virus.
Les études d’infirmiers n’attirent plus
Le monde médical manque toujours de personnel et, à la Clinique André Renard, deux stagiaires étaient là pour assister le personnel et apprendre leur futur métier : « On a des étudiants qui arrêtent en bloc 2 ou 3 donc je suis quand même inquiet par rapport à ça. » explique Thierry, enseignant dans une Haute École. La jeune stagiaire qui se trouve dans les couloirs fait une spécialisation en SIAMU (soins intensifs et aide médicale urgente) qui dure 1 an. Mais ces spécialisations ne sont plus valorisées, notamment au niveau financier : « Ça fait 15 ans qu’il y a des problèmes de personnel. […] Et le fond Blouses Blanches n’apporte pas vraiment d’aide. Car ce qui manque, c’est l’attractivité, du personnel. Ils ont augmenté les études de 3 à 4 ans. Si on veut faire une spécialisation, c’est 5 ans et une licence, c’est 7 ans alors que la médecine, c’est 6 ans. Donc ça ne motive pas les gens. En plus, financièrement, les spécialisations ne sont plus valorisées, donc je ne vois pas qui va encore en faire. », explique Stéphanie, infirmière en chef des soins intensifs. « Si les infirmiers ne se forment plus à cause de ce qu’ils ont mis en place, on va vers une moins bonne qualité au niveau des soins aux patients. ». Différents facteurs ont mené à cette pénurie de personnel. Les étudiants sont moins nombreux à terminer leurs cursus d’infirmiers mais l’allongement des études sans considération supplémentaire en fait partie.
Le personnel se réduit
Beaucoup de personnel est absent et pour cause, les conditions de travail sont très compliquées. Énormément de personnes absentes sont en burn-out. Le manque de moyens et de possibilité de recrutement pèsent lourd sur les acteurs du secteur : « On espère qu’on aura un peu d’argent du fédéral parce que c’est un métier. Si on ne fait rien, demain on ne pourra plus être soignés. J’en suis convaincu. […] Les gens sont épuisés dans le domaine des soins. On fait parfois appel à des intérimaires pour nous aider mais ils sont eux-mêmes débordés. Il y a beaucoup de demandes mais peu d’offres, on en trouve difficilement maintenant, il n’y en a plus. Si le fédéral avait dit que les heures supplémentaires des infirmier.ère étaient mieux payées, je suis sûre qu’il y aurait eu plus d’offres. Je me bats depuis des années par rapport au métier et depuis le Covid c’est vraiment mon cheval de bataille. J’ai fait un t-shirt : « mon métier, ma bataille » car c’est aussi mon nom de famille. » précise le maître de stage présent sur place et également infirmier dans un autre hôpital de Liège.
Heureusement, le personnel apprend à être polyvalent afin de pouvoir donner un coup de main quand ça coince. En USI, à la Clinique André Renard, il existe par exemple une pause spéciale de 12h à 20h (dans le jargon hospitalier, ils parlent toujours de « pause » pour aborder leurs heures de travail). Durant cette pause, un membre de l’équipe est en freelance entre les soins intensifs et les urgences (qui sont côtes à côtes, seulement séparées d’une porte). Cela permet d’avoir une personne en plus qui peut changer de service en fonction des besoins comme le raconte Jennifer, cheffe adjointe du service des soins intensifs : « Quand ça pose problème là où il faut, je vais aider, quand il faut des bras supplémentaires, quand il y a un afflux de patients trop important aux urgences (NDLR: c’est Jennifer qui preste cette pause le jeudi 15 décembre mais ce n’est pas tous les jours le cas). J’ai un téléphone sur moi pour qu’on puisse me prévenir. Étant donné que j’ai fait 7 ans d’urgences avant, je suis très à l’aise dans les deux services mais c’est une pause réalisée aux urgences et en réanimation donc ce sont les agents des deux services qui la prestent. On apprend à être polyvalents. » Même si certains ne sont pas très à l’aise avec toutes les techniques de l’autre service, ils peuvent apporter une aide pour des situations délicates.

Un manque de reconnaissance de la pénibilité incompréhensible
Les infirmiers de cet hôpital travaillent (depuis 1 an) 12 heures d’affilée, de 8h à 20h ou de 20h à 8h (normalement, il y a trois pauses différentes dans une journée 6h-14h, 14h-22h, 22h-6h). Un horaire très lourd étant donné l’attention permanente qu’ils doivent fournir aux patients. Car, il n’y pas une seconde de répit: il faut faire des soins, s’occuper des médicaments ou répondre aux patients qui activent leur sonnette pour interpeller le personnel médical (même pendant le court moment où ils mangent). Le service des urgences avait d’ailleurs annoncé fermer ses portes jeudi passé, mais a reçu des menaces de réprimandes pénales, ils n’ont donc pas eu d’autre choix que de rouvrir: « On a rouvert les urgences mais on a déplacé le problème ailleurs. On a dû fermer des lits d’hospitalisation classique pour compenser au niveau du manque de personnel. Ce n’était pas du tout un mouvement de grève ou une attaque vis à vis du politique : c’était vraiment un mouvement de rupture par rapport à la qualité des soins. On a un taux d’absentéisme très important car il y a un épuisement physique et psychologique. », explique le docteur Thierry Lemineur, directeur médical et chef des soins intensifs. Car si le personnel médical est en sous-nombre, une prise en charge maximale du patient n’est évidemment pas possible. Les normes d’encadrement devraient également être revues à la hausse.
Un combat qui doit être celui de tous
Le Covid aurait pu être un déclic pour le gouvernement, mais les moyens ne sont pas pour le moment mis en place, il n’y a pas de revalorisation satisfaisante de la profession. Pourtant, le personnel soignant a crié son désarroi face à cette crise qui n’a fait que rajouter une couche aux conditions déjà compliquées de leur travail. « Mon combat, il est pour mon équipe évidemment mais le but derrière, c’est le patient et sa prise en charge optimale. Là, on va vers des infirmiers qui ne seront plus formés de manière adéquate et donc la prise en charge patient est complètement mise de côté or c’est qu’on veut tous. Oui, on se bat pour notre profession, mais derrière c’est parce qu’il y a le patient. Parce qu’un jour, ce sera nous le patient. Et on espère que la population va le comprendre. Eux aussi, un jour ils seront peut-être patients aux soins intensifs.« , conclut Stéphanie.
Juste à côté des soins intensifs, il y a le service des urgences de la Clinique André Renard. Le système des urgences se sépare en plusieurs parties. D’abord, il y a l’espace de tri où les patients vont être dirigés vers la voie qui les prendra le mieux en charge. En face, la salle de déchocage où sont envoyés les « patients les plus aigus« . Un peu plus loin se trouvent 4 chambres d’hospitalisation provisoire où les patients peuvent rester jusqu’à 24h (en attendant qu’une place se libère dans un service par exemple) et 7 box avec des patients couchés temporairement. Pour les cas les « moins graves », il y a deux salles d’attente assises: une avec des perfusions, plus surveillée et une autre extérieure pour les petits bobos.
Ariane Kandilaptis
