Au coeur de la gestion de la crise liée à la pandémie de coronavirus se trouvent les hôpitaux. Si le personnel des services de soins intensifs gère la situation, la pénurie de médicaments commence à se faire sentir et les personnes intubées sont toujours dans un état critique.
Nous avons recueilli le témoignage d’une infirmière qui travaille au sein de l’unité Covid-19 d’un hôpital wallon.
Quelle est la situation dans votre service actuellement ? Est-il déjà proche de la saturation ?
On sent effectivement que l’on entre dans le pic de l’épidémie. Le service de soins intensifs est plein et nous avons ouvert une unité supplémentaire d’urgence où plusieurs patients ont déjà été admis. Il nous reste cependant encore environ trente lits.
Est-ce qu’il y a assez de personnel pour gérer tous ces patients ?
Pour l’instant, on s’en sort. C’est sûr qu’il y a beaucoup de travail, mais heureusement nous sommes aidés par des membres du personnel venus d’autres services. Cela veut dire aussi que nous devons les former, cela prend du temps. Mais ils sont vraiment de bonne volonté et apprennent vite les bases. Il y a une grande solidarité dans l’équipe et même au sein de l’hôpital. C’est important pour tout le monde, ça nous aide à tenir le coup.
Avez-vous assez de matériel comme des masques et des blouses pour vous protéger ?
Pour l’instant, on ne doit pas se plaindre. On ne manque de rien et d’après ce que je sais, les stocks ont été faits et nous avons de quoi tenir un bon moment.
Constatez-vous une pénurie de médicaments ?
Oui de ce côté-là, c’est plus stressant. On manque de plusieurs médicaments essentiels.
Tout d’abord le Curare. On s’en sert pour paralyser les patients intubés. Ça permet d’empêcher les poumons de fonctionner pour laisser la machine prendre le relais afin que les poumons ne luttent pas contre le respirateur. Sans ça, le patient ne peut pas récupérer convenablement. Comme on voit qu’on a du mal à s’approvisionner, on essaie de diminuer les doses. Mais dès que c’est le cas, on voit que ça a des conséquences sur les patients. On est donc souvent obligé de les augmenter à nouveau.
On manque de plusieurs médicaments essentiels.
Nous manquons aussi de produits de sédation pour mettre le patient dans le coma lorsqu’il est mis sous respirateur. Pour cela on associe deux types de médicaments. La morphine sert à éviter la douleur. L’autre produit, que l’on choisit en fonction du profil médical du patient, sert à l’endormir. Parmi les trois produits courants, nous manquons de Dormicum. Du coup, on est obligés de trouver un système D. Pour en utiliser moins, on écrase par exemple du Valium que l’on administre au patient via une sonde gastrique. Plutôt que d’injecter du Dormicum dans sa perfusion.
Est-ce que vous savez quand cette pénurie va être réglée ?
Non. Nous n’avons pas de vision sur les stocks de la pharmacie de l’hôpital. On sait juste que c’est manquant. Mais même la direction de l’hôpital ne sait pas quand on va pouvoir récupérer un stock normal. C’est stressant pour le personnel qui doit essayer d’économiser les produits et de jouer avec d’autres solutions en attendant.
Comment vont les patients qui se trouvent actuellement aux soins intensifs ?
Ils ne vont pas bien. Parmi toutes les personnes que nous avons intubées depuis la première admission il y a quinze jours, nous n’en avons pas vu un seul aller mieux. Ils sont soit morts, soit toujours dans un état critique. Je ne vous parle pas de personnes de plus de nonante ans. Notre service est rempli de gens qui ont entre 40 et 70 ans. Nous n’avons que deux ou trois patients qui ont plus de 80 ans.
Notre service est rempli de gens qui ont entre 40 et 70 ans.
Le plus dur psychologiquement pour le personnel soignant, c’est de ne pas voir nos patients aller mieux. C’est typique des malades du Covid-19. Quand un patient va mieux ou est stable pendant un jour ou deux, il s’effondre le lendemain. C’est très dur, stressant et frustrant. En tant que soignant, on se sent parfois impuissant.
On a même du mal à faire chuter leur température corporelle. Elle reste toujours à 38 ou 38.5 °C malgré les médicaments. On voit que leur corps lutte.
Est-ce que vous mettez les patients sur le ventre comme on l’a vu dans les services en Italie ?
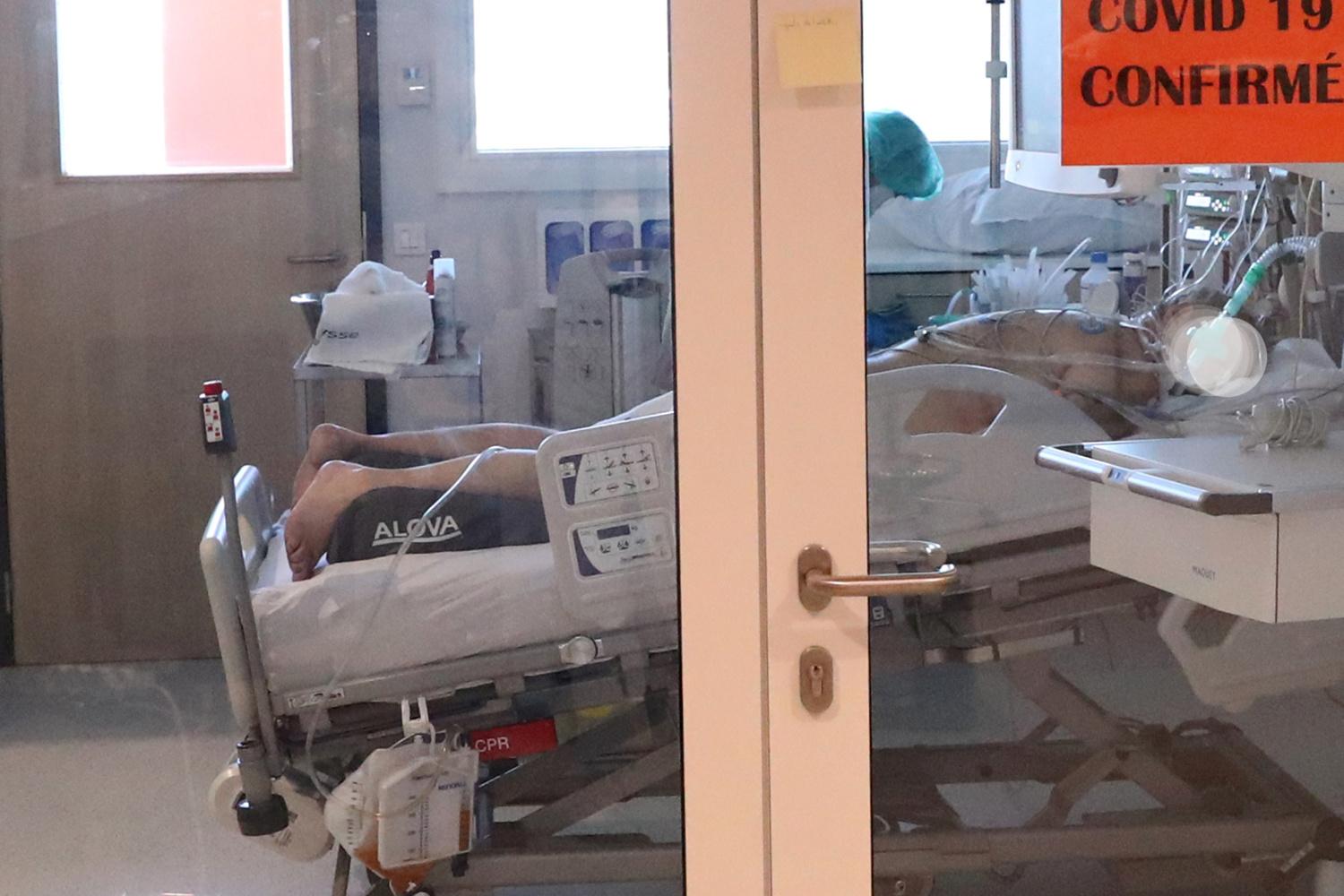
Oui. C’est une technique que l’on utilise depuis des années. En théorie, lorsqu’on a un patient en détresse respiratoire intubé dans notre service, on le met sur le ventre pendant 16 heures, puis sur le dos pendant 8 heures. Dans les cas des Covid-19, certains patients vont tellement mal qu’ils restent 48 heures sur le ventre parce que dès qu’on les remet sur le dos, leur saturation en oxygène s’effondre. On est donc forcés de les laisser sur le ventre, avec les conséquences qui vont avec.
Lesquelles ?
Ils ont le visage qui gonfle énormément. Ils deviennent méconnaissables. Il y a aussi des risques pour les yeux. Quand ils sont sur le ventre, ils ont la tête sur le côté, mais on doit toujours éviter qu’une pression trop forte se fasse sur l’oeil. Sinon, l’oeil gonfle et le patient risque des problèmes de vue, voire la cécité.
Les yeux sont soumis à rude épreuve dans cette position. Nous devons les hydrater avec des crèmes et coller les paupières avec un sparadrap pour essayer qu’ils restent humides.
Cette semaine, un de mes patients était dans un état très critique. Nous savions que nous n’arriverions plus à le sauver. En accord avec la famille, nous avons décidé d’arrêter les soins. Mais avant cela, nous l’avons remis sur le dos pendant plusieurs heures pour essayer que son visage dégonfle. En plus du choc du décès, nous voulons essayer d’éviter aux familles le choc de voir leur proche à la morgue avec un visage méconnaissable.
Ils ont le visage qui gonfle énormément. Ils deviennent méconnaissables.
Comment cela se passe-t-il quand un patient arrive dans votre service ?
Ils sont souvent encore conscients et paraissent aller bien, même s’ils ont des difficultés respiratoires apparentes. On les accueille et l’on discute avec eux. Un patient de 65 ans m’a demandé si l’on avait encore assez de respirateurs dans notre service. Je lui ai répondu qu’on ne manquait de rien et qu’on pouvait soigner tout le monde. C’est alors qu’il m’a dit que si le matériel venait à manquer et que quelqu’un de plus jeune avait besoin d’un respirateur, on pourrait lui en donner à sa place. C’est bouleversant d’entendre ça de la bouche d’un patient. Aujourd’hui, il est toujours sous respirateur artificiel.
Comment faites-vous lorsqu’il faut les mettre sous respirateur ?
Souvent, peu après leur arrivée dans le service, on doit rapidement prendre la décision de les intuber pour éviter de les laisser aller trop loin et d’être obligés de les mettre directement sur le ventre, pour les raisons que je viens d’évoquer. Du coup, on leur explique qu’on va les mettre dans le coma pour pouvoir les mettre sous respirateur et permettre à leurs poumons de guérir.
Lire aussi : Coronavirus : le combat sera long
Comment réagissent-ils ?

Ils sont inquiets évidemment. Ils nous demandent combien de temps ils vont rester dans le coma et parfois ils demandent pour parler à un proche. Souvent, on prend alors le temps, avec nos téléphones personnels, de le faire. (L’hôpital vient de commander des tablettes à cet effet. Nous devrions les recevoir aujourd’hui ou ce week-end.) C’est difficile aussi pour les familles qui ne peuvent pas venir voir leur proche et qui ne comprennent pas toujours pourquoi.
Les patients se dégradent parfois très vite et on ne sait pas pourquoi.
J’ai eu un autre patient de 65 ans qui a demandé à parler à sa femme avant que je l’intube. Nous l’avons donc appelée. Il était très inquiet. Il n’arrêtait pas de me demander s’il allait s’en sortir. J’ai fait tout ce que j’ai pu pour essayer de la rassurer et on l’a intubé. Malheureusement, une heure plus tard, ce monsieur est décédé. Les patients se dégradent parfois très vite et on ne sait pas pourquoi.
Est-ce que vous avez déjà dû faire des choix entre des patients ?
Non, heureusement pas pour l’instant . Et j’espère que ça n’arrivera pas. Nous ne voulons pas vivre la situation qu’ils vivent en Italie. Mais je pense que le pic ne sera pas aussi fulgurant ici. Et puis on est mieux préparés.
Par contre, lorsque des patients sont admis aux urgences, nous vérifions leurs antécédents médicaux. Ce que nous faisons aussi en temps normal. Lorsque le médecin estime que l’on ne pourra pas sauver une personne parce qu’elle est très âgée, ou parce qu’elle a une santé déjà très fragile, elle est envoyée dans un service à part, ou elle est mise sous morphine. Il est important de ne pas surcharger le service et de garder de la place pour les personnes qui ont vraiment une chance d’être sauvées.
Comment le personnel vit-il cette période ?
C’est compliqué pour tout le monde. Certains membres du personnel commencent à tomber malades. Dans notre service, 4 personnes ont été testées positives au Covid-19. Certaines personnes ont été écartées, car c’était un trop grand risque pour elle ou pour leur famille.
Personnellement, je suis fatiguée. Aujourd’hui, ce sera mon 9e jour de travail d’affilée. J’aurai ensuite trois jours de repos avant d’attaquer une série de 8 nuits. La direction a tout de même abandonné l’idée de nous faire travailler 12 heures par jour, par peur de nous épuiser. On arrive à tenir parce qu’on est motivés, mais pour combien de temps ? C’est ça la vraie question.
Est-ce que vous avez peur d’être contaminée ?
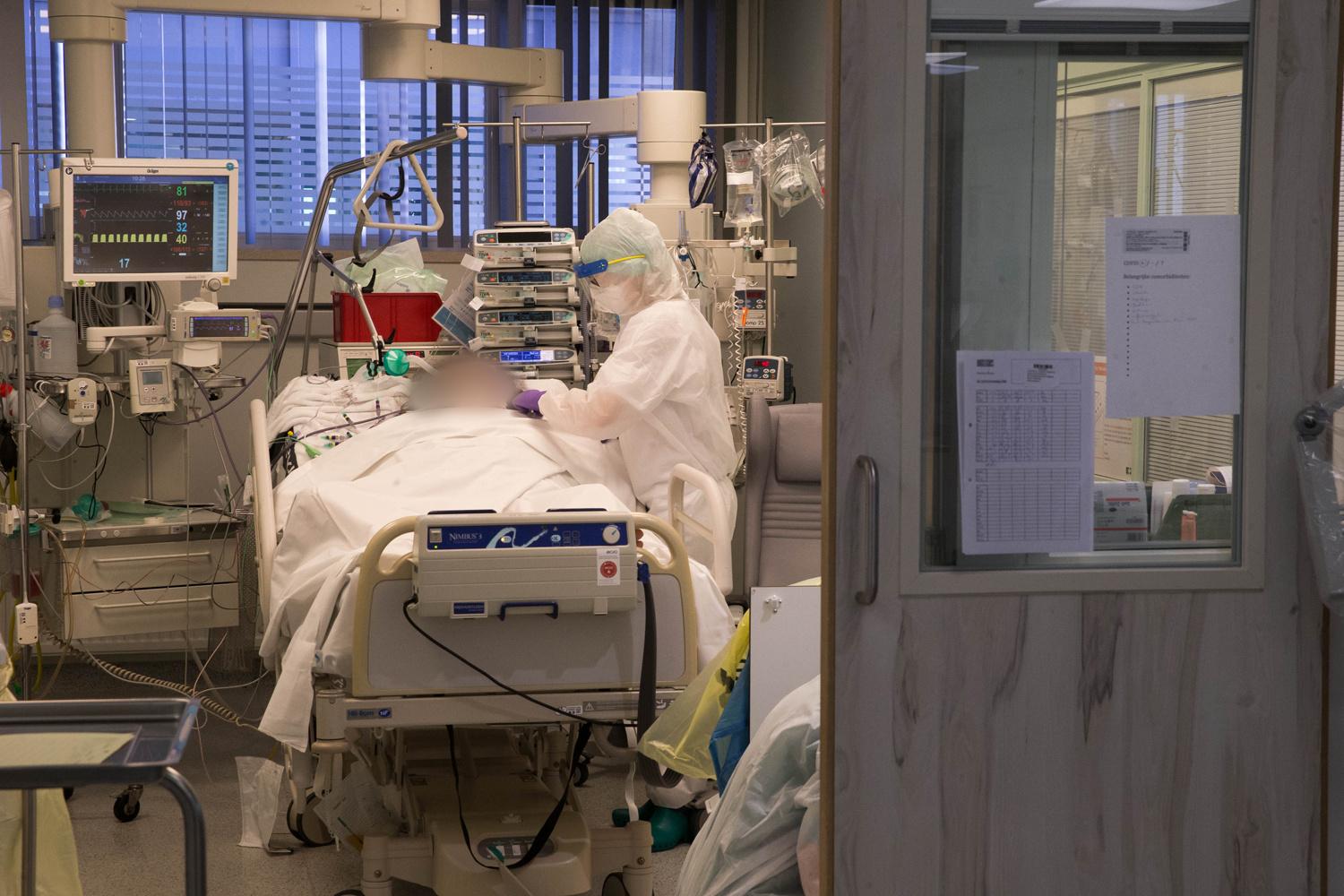
Oui comme tout le monde. Mais j’ai demandé à être dans l’unité Covid parce que j’avais envie de me sentir utile. Je vis seule donc c’est plus facile pour moi de protéger mes proches. Évidemment, je ne vois plus personne. Je recommande juste à ma famille de prendre de la vitamine C et de la D pour leur immunité.
C’est important que les personnes qui sont dans l’unité contaminée aient envie d’y être, sinon le travail devient très compliqué. Et puis il faut garder des personnes « saines » pour s’occuper les autres patients qui nécessitent des soins intensifs.
Comment vivez-vous les marques de solidarité venues de l’extérieur comme les applaudissements et les colis de nourritures offerts par les restaurateurs ?
Concernant la nourriture qu’on reçoit, c’est très chouette parce qu’on n’a pas toujours le temps de manger ou de cuisiner. Alors ça fait plaisir de recevoir de bons petits plats ou des friandises. Mais parfois on reçoit aussi beaucoup trop. Et c’est dommage de gâcher alors qu’il y a des SDF dans nos rues. Du coup, aux urgences le personnel partage la nourriture avec les personnes précaires qui viennent se faire soigner.
Maintenant, les gens comprennent pourquoi c’est important d’investir dans les soins de santé. Espérons que cela fera changer les choses durablement.
On est également touchés de voir le soutien de la population au quotidien, les gens qui applaudissent et les mots d’encouragement. Ce qui nous énerve par contre un peu, c’est que les gens ne se rendent pas compte que fondamentalement notre métier n’a pas changé. Nous traversons une épidémie de grande ampleur, mais je travaillais déjà dur avant la crise et ce sera encore le cas après. Ce que j’espère, c’est qu’une fois que ce sera fini, la population et les politiques ne nous oublieront pas.
Nous avons besoin de moyens supplémentaires et pas seulement pendant les épidémies. L’année dernière, nous avons manifesté lors des mardis des Blouses blanches pour réclamer une revalorisation de notre métier et nous avons été critiqués pour ça. Maintenant, les gens comprennent pourquoi c’est important d’investir dans les soins de santé. Espérons que cela fera changer les choses durablement.
